手技手順
局所麻酔、穿刺↓
シースの挿入
↓
ガイディングカテーテルの挿入
↓
冠動脈造影
↓
ガイドワイヤーを狭窄の遠位部へ挿入
↓
IVUSやOCTで狭窄病変の性質、長さ、血管径を確認
↓
(バルーンで病変部を前拡張)
↓
ステントの留置
↓
IVUSやOCTで留置したステントの状態確認
↓
ガイドワイヤー抜去
↓
造影(最終確認)
↓
ガイディングカテーテル抜去
↓
シース抜去
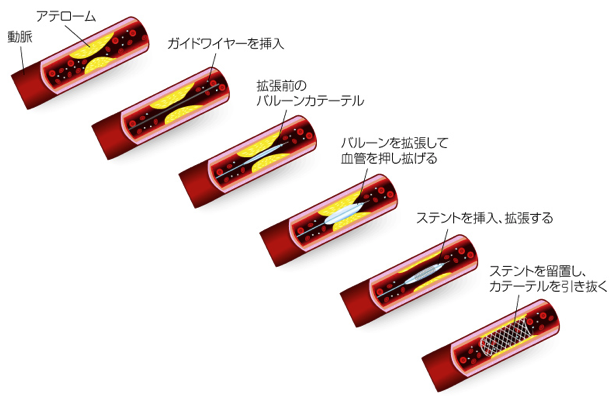
シースの挿入
経動脈へのシースの挿入橈骨動脈radial artery
上腕動脈 brachial artery
大腿動脈femoral artery
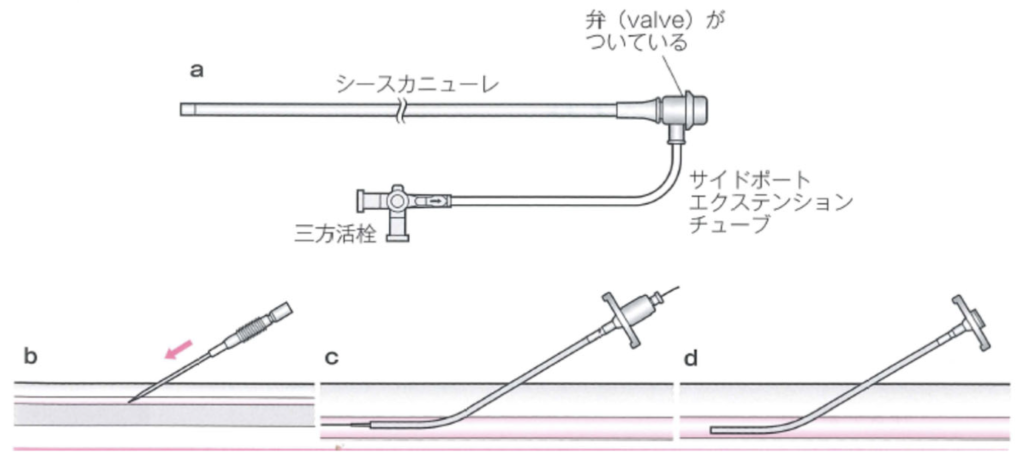
挿入の仕方は、このbのように、まず針を動脈に刺して、血管内に入った場合に内筒を抜いて、ワイヤーを動脈内に進めていきます。
針を抜いて、穿刺部を手で押さえながらcのようにシースを進めていって、 そのシースを進めた後、dは、ワイヤーと内筒を抜いてシースを挿入するようになります。
弁がついていますので、ここからは出血しないということになります。
アプローチ部位(穿刺部位)
橈骨動脈radial artery:第一選択上腕動脈brachial artery
大腿動脈femoral artery
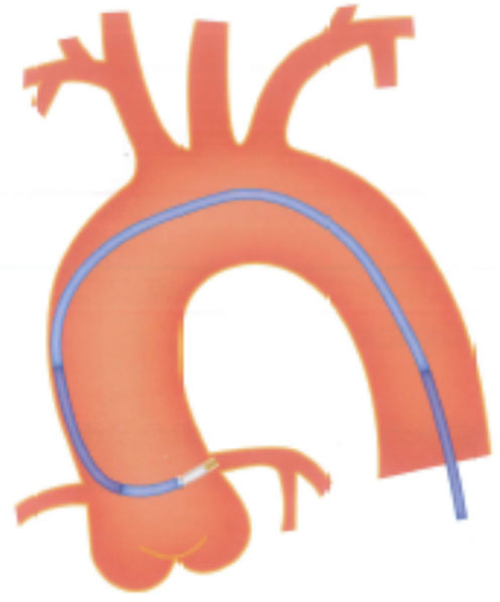
ガイディングカテーテルの挿入
冠動脈造影
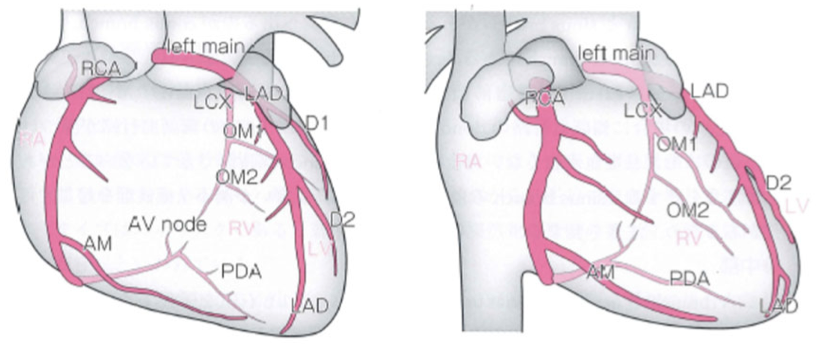
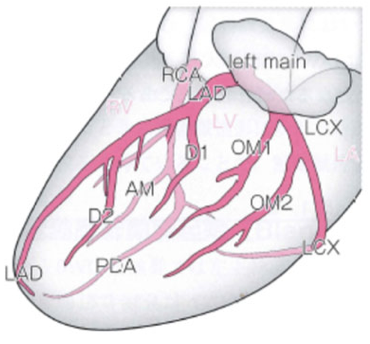
・GCのengageの確認
・病変を⻑く見れる
・狭窄度をみれる
・ GWの位置を確認できる
・分枝が確認できる
など様々な角度で PCIを進める。
ガイドワイヤー(GW)の挿入
病変を通過させたGWに沿ってバルーン、 ステント、IVUSなどを進める。 先端の硬度(荷重)、操作性、サポート性、トルクの 伝達性、末梢血管の通過性、などの特徴に応じて 使用する。病変形態次第で先端のshapingを変える。
血管内イメージング
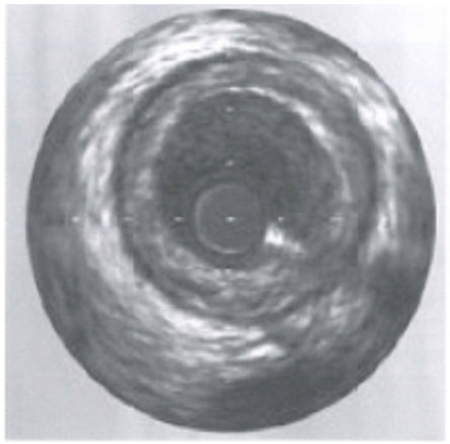
PCI開始時の血管内超音波(IVUS: intravascular ultrasonography)によって、病変⻑、プラーク量や性状、石灰化の性状、血栓の有無、 解離の有無、分岐部の情報などを得ることが出来る。
病変拡張のデバイス
A. バルーン(balloon)
B. スコアリングScoring balloon
C. 薬剤被覆バルーン(DCB: drug-coated balloon) D. 薬剤溶出性ステント(DES: drug-eluting stent) E. Debulking (Rotablator、Diamondback)
F. マイクロカテーテル
G. 血栓吸引カテーテル
H. Perfusionバルーン
バルーン(balloon)拡張の方法
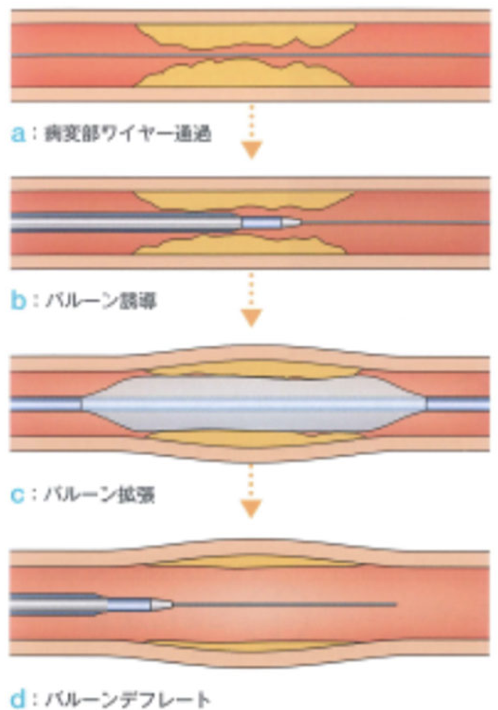

バルーンの拡張は、インデフレータによって行います。

バルーンは、径は1mmから冠動脈径に合わせて5mmまで、0.5mm刻みぐらいあり、⻑さは、6mmから一番⻑いのは40mmまであります。
気圧は、6気圧ぐらいから20気圧まで変えて、その径や⻑さなどをIVUSで見た情報を元に、病変を広げていくということになります。
バルーンを広げている間は、冠動脈の血流が遮られますので、患者さんは胸痛を感じ、心電図のST変化が起こるのが通常の工程であります。
その程度に応じて、術者は拡張時間を変えて、すぐにデフレート、風船を閉じるという作業を何回か行います。
バルーン(balloon)の構造
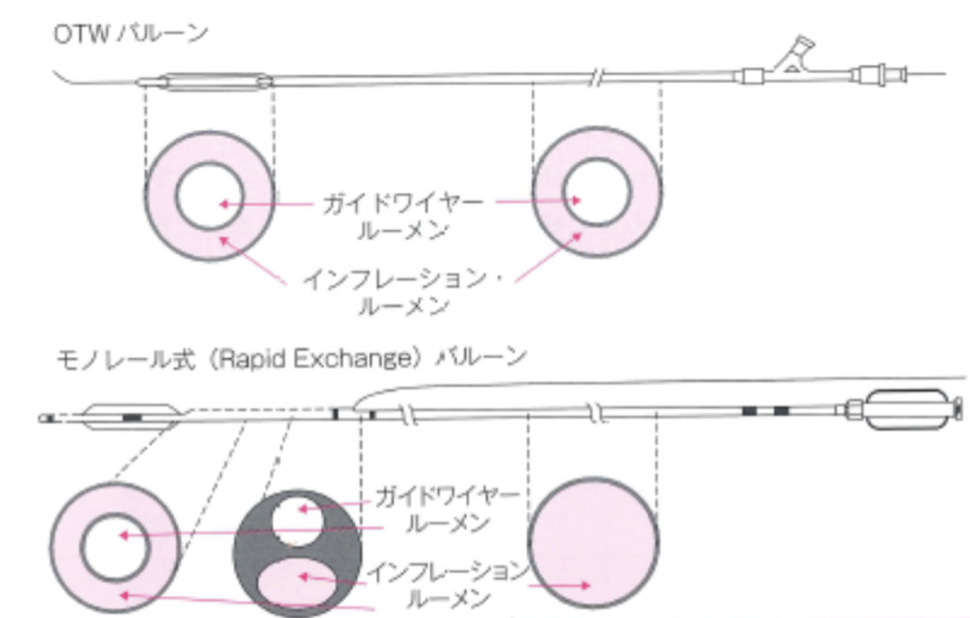
モノレールバルーン:ワイヤールーメンは先端から20-30cm程度でありバルーン交換が出来る。
通過性に優れているため主流になっている —————————–
PCIトップページ
MEトップページ 参考
https://www.orbusneich.jp/catheter-treatment.html


コメント