Radiofrequency catheter ablation:RFCA
- アブレーションAblation/ABL
- 症例の流れ
- 術前検査
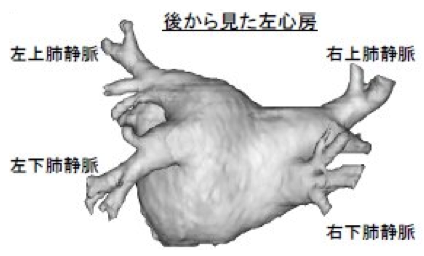
- 心臓の解剖
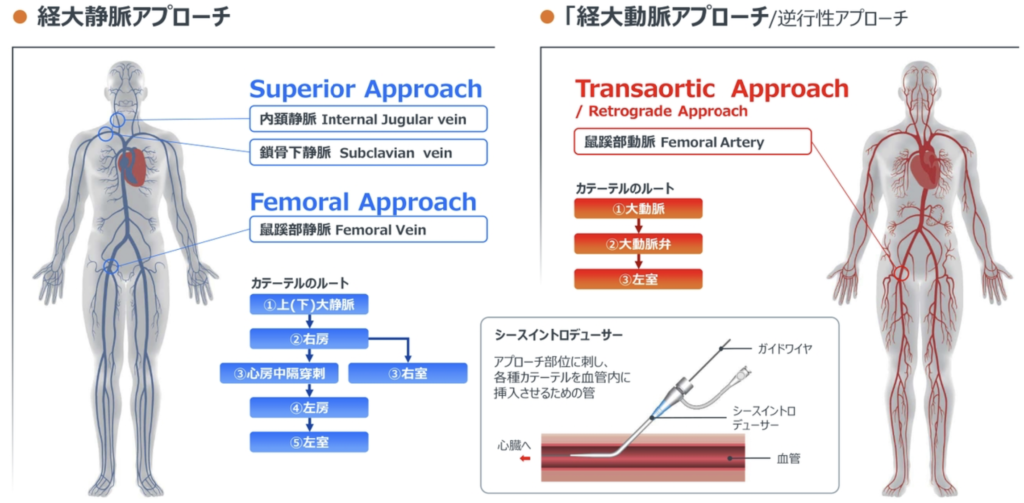
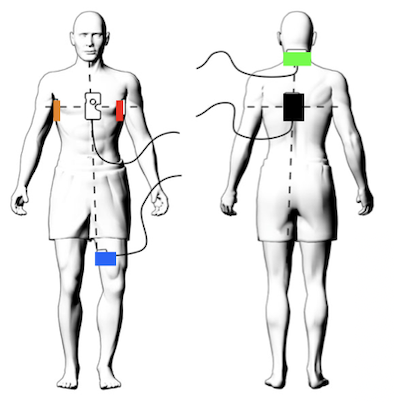
- 心臓へのアクセス方法
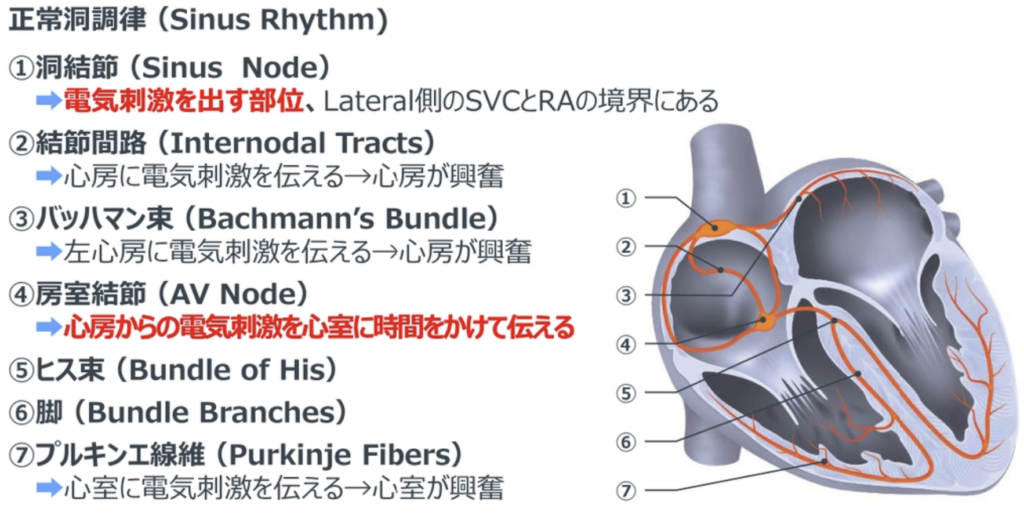
- 刺激伝導系
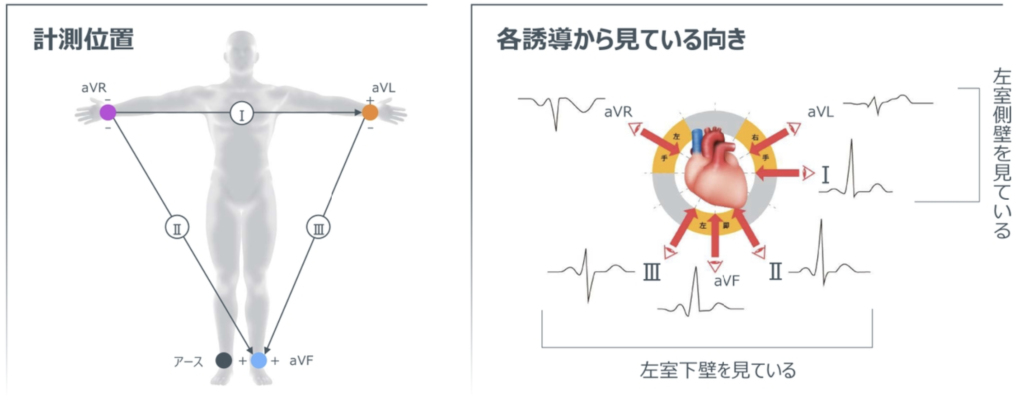
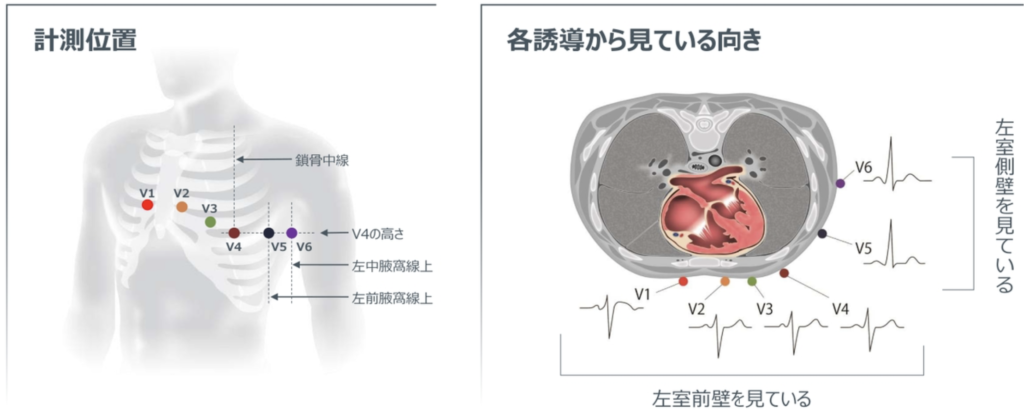
- 体表心電図
- 心内心電図
- AF起源
- 通電の効果
- PVI
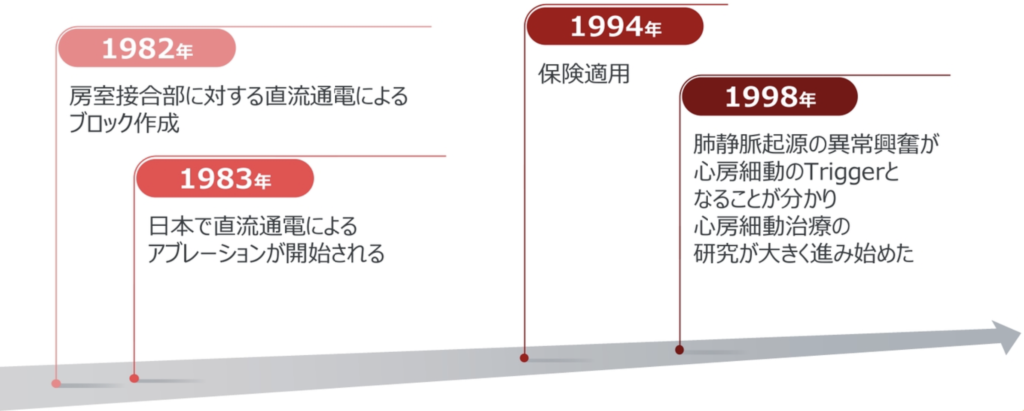
- 心房細動アブレーションの変遷
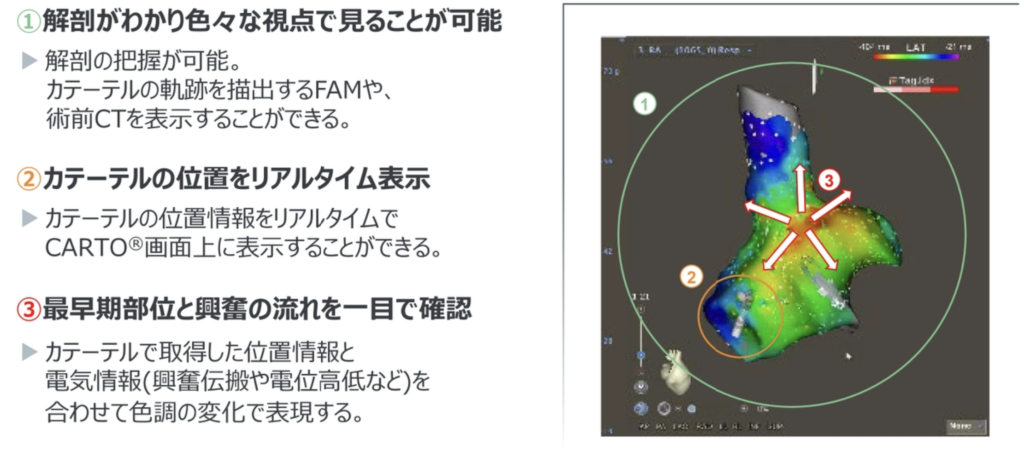
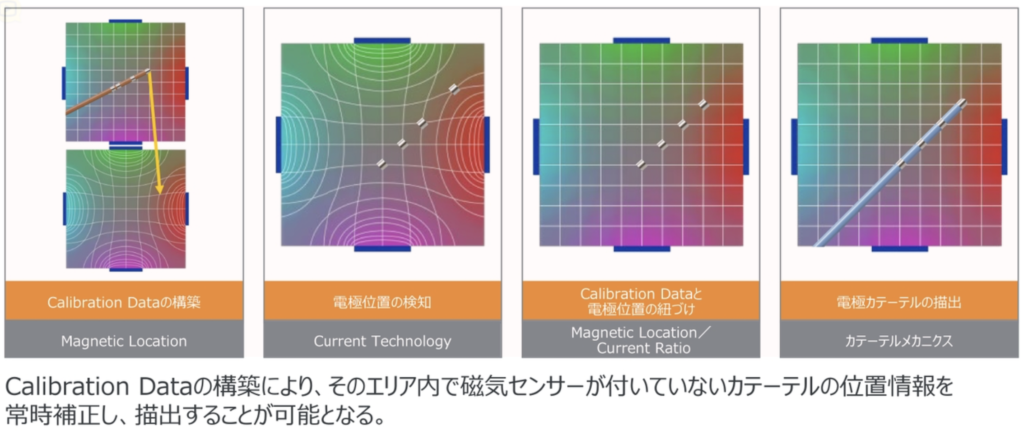
- CARTO
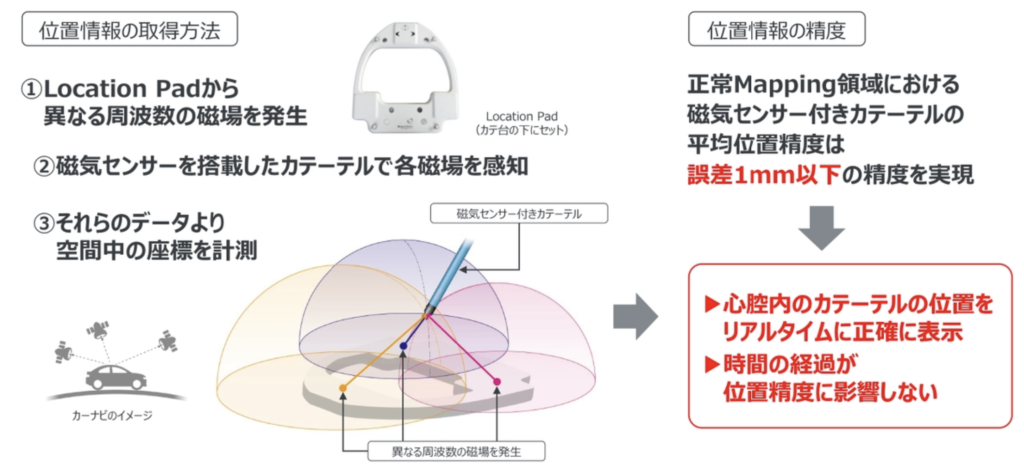
- 位置情報の取得方法と精度
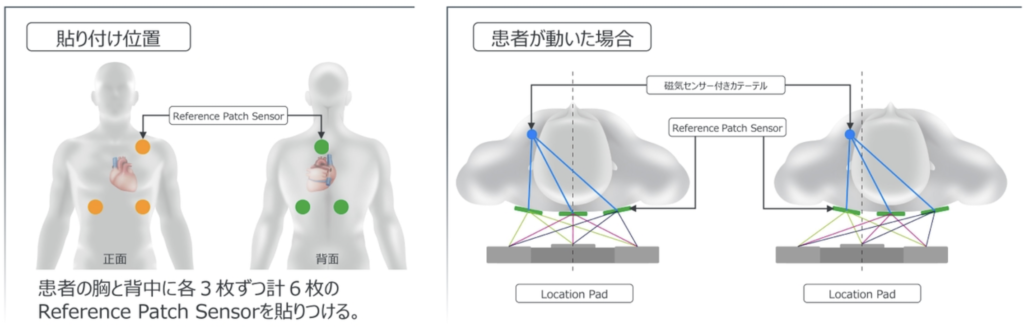
- Reference Patch Sensor
- カテーテルの表示
- アブレーションと血栓形成
- 高周波アブレーションの設定とモニタリング
- 温度モニタリング
- 組織温度と電極温度
- 温度モニタリング
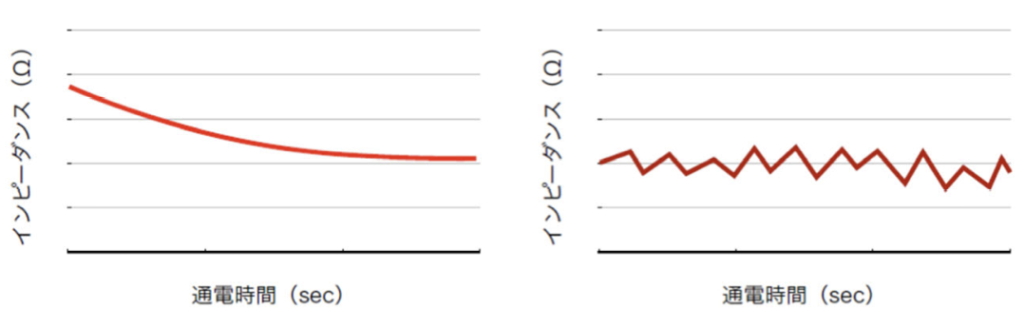
- インピーダンス
- 高周波通電中のインピーダンス
- カテーテルの接触圧力
- CS冠静脈洞
- RV:RVA or RV 右室
アブレーションAblation/ABL
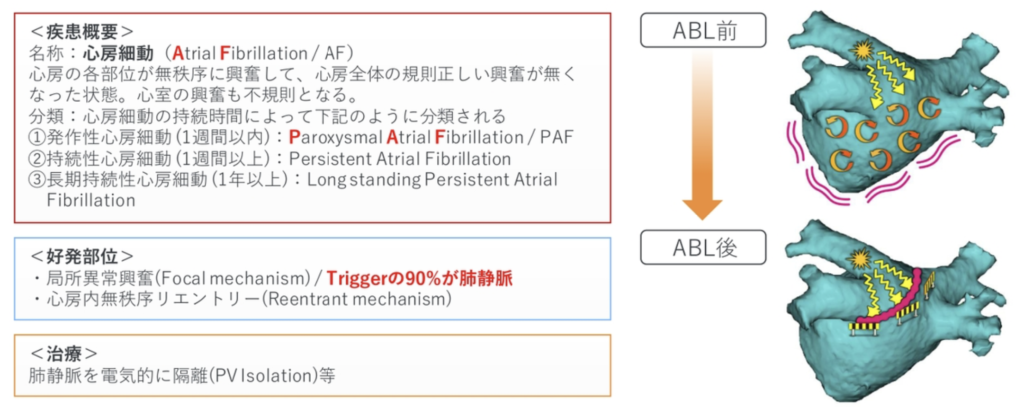
高周波不整脈アブレーションとは?
頻拍の機序となる不整脈発生部位、不整脈旋回部位などの原因組織を高周波電流の熱エネルギーによって、選択的(局所的)に変性(焼灼)させ、不整脈を根治する治療方法である。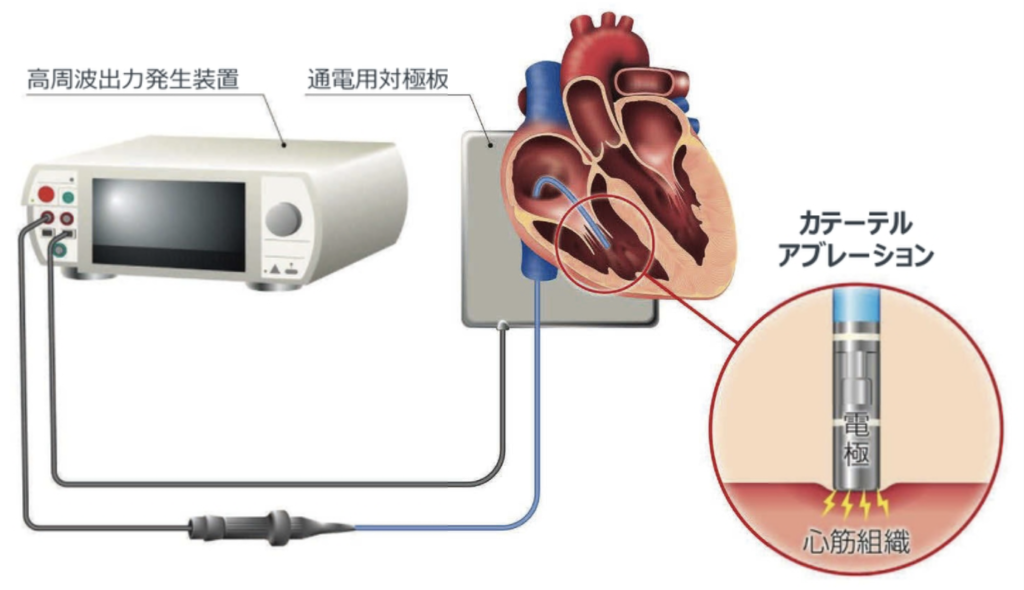
症例の流れ
術前検査
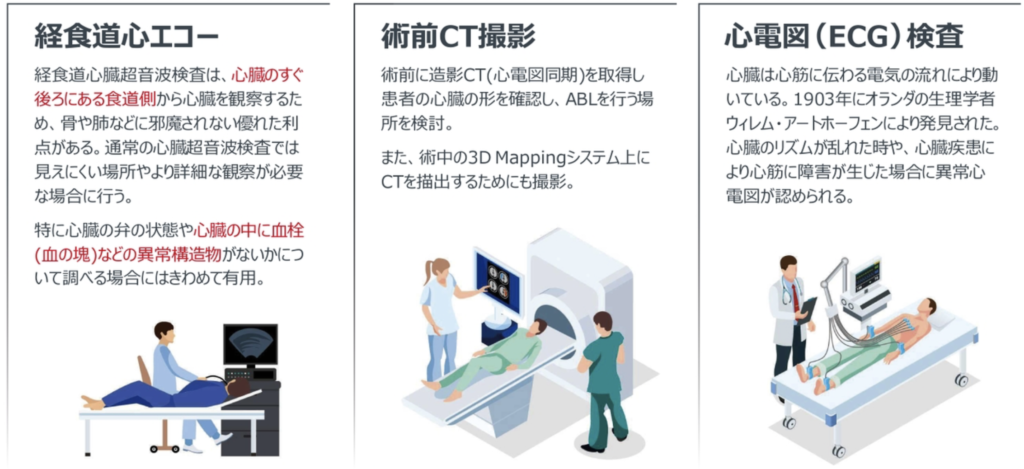
心臓の解剖
心臓へのアクセス方法
刺激伝導系
体表心電図
四肢誘導
胸部誘導
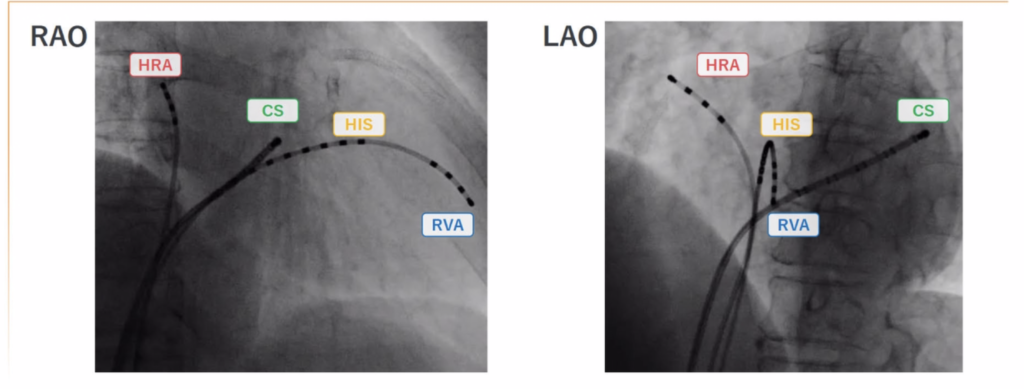
心内心電図
▶電位記録は基本的に特定の部位への電極カテーテルの留置が必要であり、心臓の解剖および透視画像を理解している必要がある。 Sinus Node:HRA(高位右房、High Right Atrium)His Bundle:HIS or HBE
CS:CS冠静脈洞
RV:RVA or RV右室
AF起源
AFを引き起こす心房期外収縮の90%は肺静脈から発している。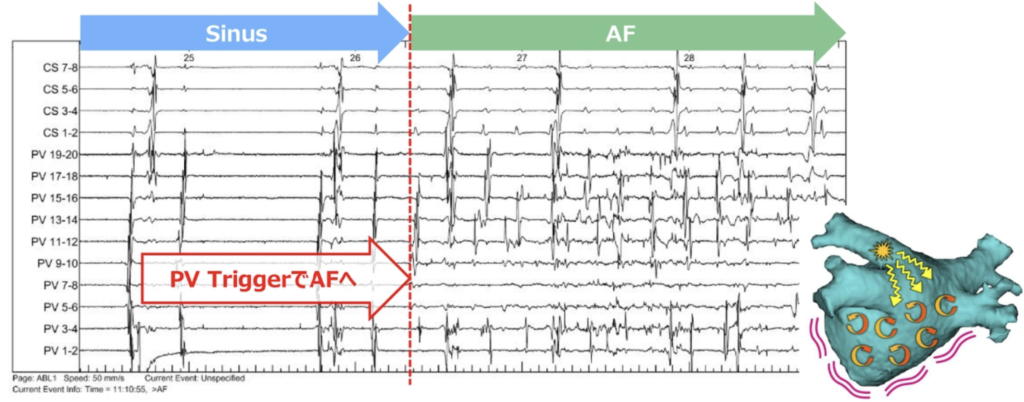
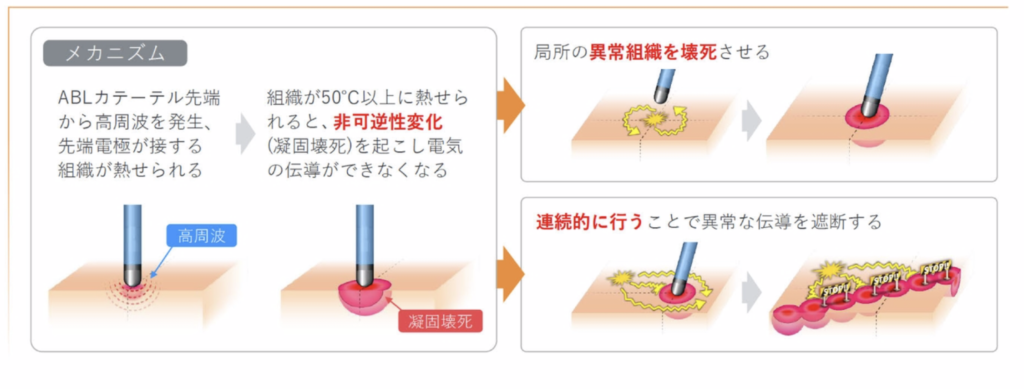
通電の効果
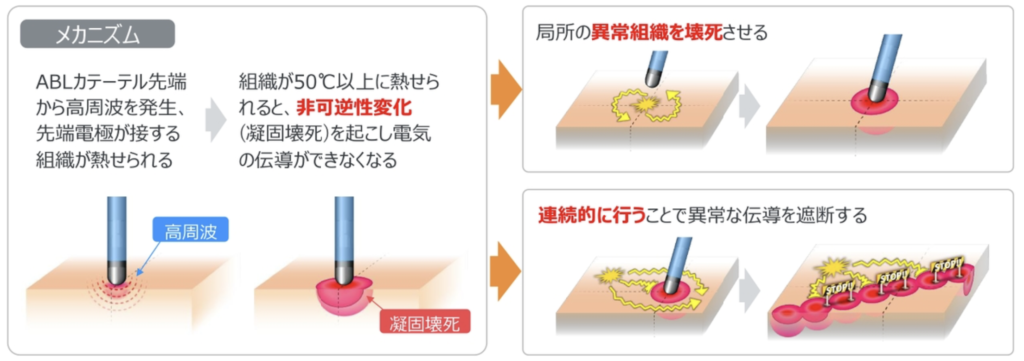
高周波により非可逆性変化(凝固壊死)を起こし、電気電動ができないようにする。心臓の興奮を伝える電気の流れを遮断する。
PVI
Block Line形成
ABLを行い、ブロックラインを形成する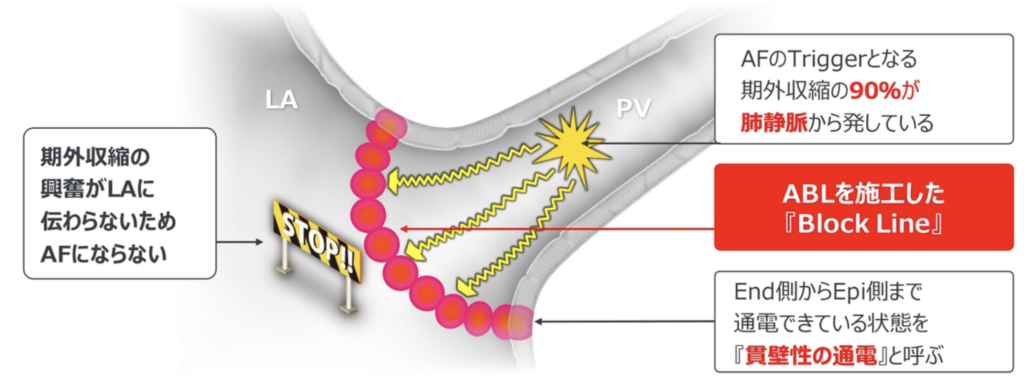
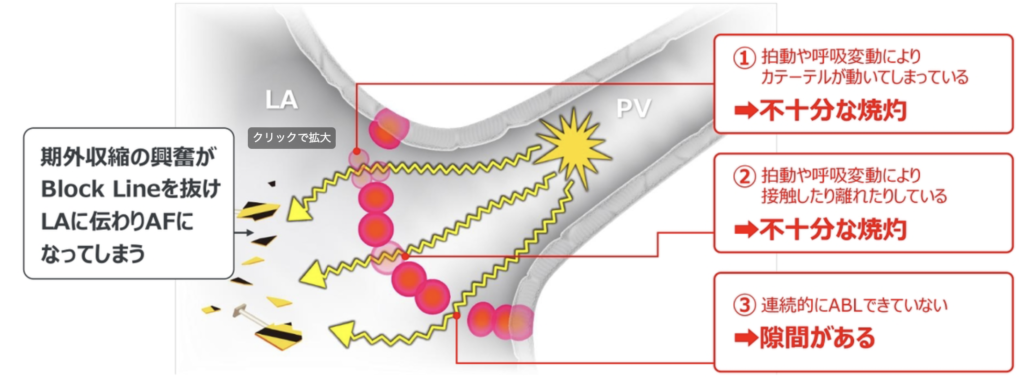
場所の安定性、心筋への接触、隙間ない連続性が大切
心房細動アブレーションの変遷
CARTO
位置情報の取得方法と精度
Reference Patch Sensor
カテーテルの表示
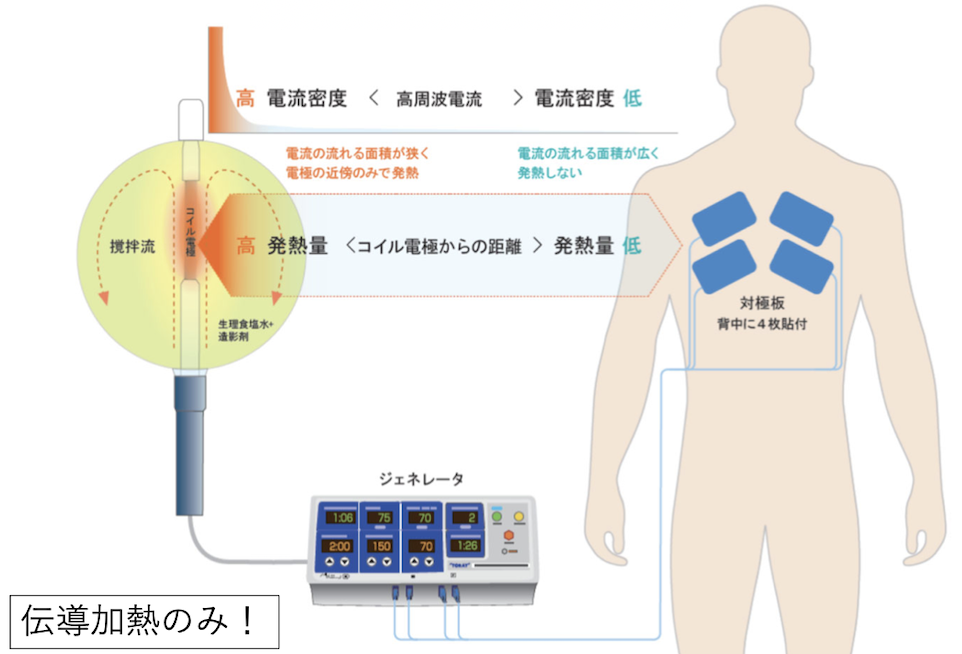
体表面に対極板を貼り付け、心腔内には、先端電極を搭載したカテーテルを挿入します。
高周波電流発生装置とカテーテル、対極板は、ケーブルで接続され、 生体を介したループ回路を形成します。 高周波発生装置・ジェネレータは、約300〜800kHzの高周波電流を発生します。
心腔内に挿入されたカテーテルを通じて、心臓組織に電流が通電されますが、高周波のため、心筋の電気的刺激や興奮は発生しません。 高周波アブレーションは、熱によって組織を焼灼します。
この熱は大きく二つの要素で構成されます。
抵抗熱
高周波通電によって、細胞内の荷電粒子が高速で攪拌され、摩擦現象によって熱を発生します。
抵抗熱は、電極の接している表面、数mmのみに発生します。
電極自体が発熱して、組織が加熱されている訳ではないことを理解する。
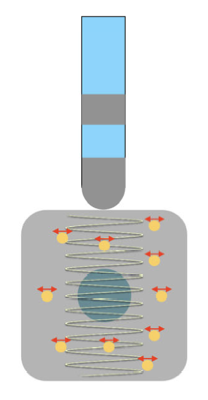
伝導熱
高周波電流で発生した抵抗熱は、組織を伝導し、周辺組織や深部に広がっていきます。
その反面、心筋組織は、持続的に冠動脈・静脈血流、 心腔内血流によって血液温まで冷却されています。
このように発生した抵抗熱と伝導熱、冷却が均衡し、心筋は約50°C以上で不可逆的変性を起こし、焼灼層が形成されます。

焼灼巣の大きさと深さは、
・出力エネルギー、
・通電時間、
・接触圧力
の3要素で変化します。
高い出力で、⻑い時間、強い圧力でカテーテルが接触すれば、組織温度は十分に上昇し、大きく深い焼灼巣が形成されることになります。

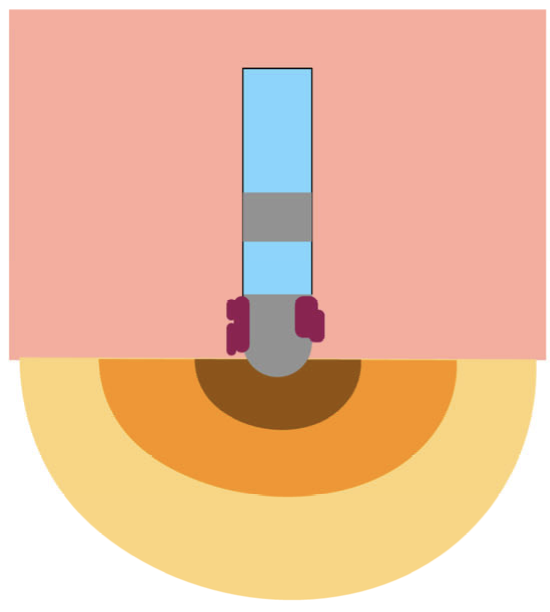
アブレーションと血栓形成
この伝導熱によって、アブレーションカテーテル電極自体も温度上昇します。心腔内のアブレーションカテーテルは血液と接しており、ヘパリンによって抗凝固されていても、高熱になると電極表面で熱凝固が発生し、 血栓が形成される場合があります。
血栓症による合併症の発生原因となります。
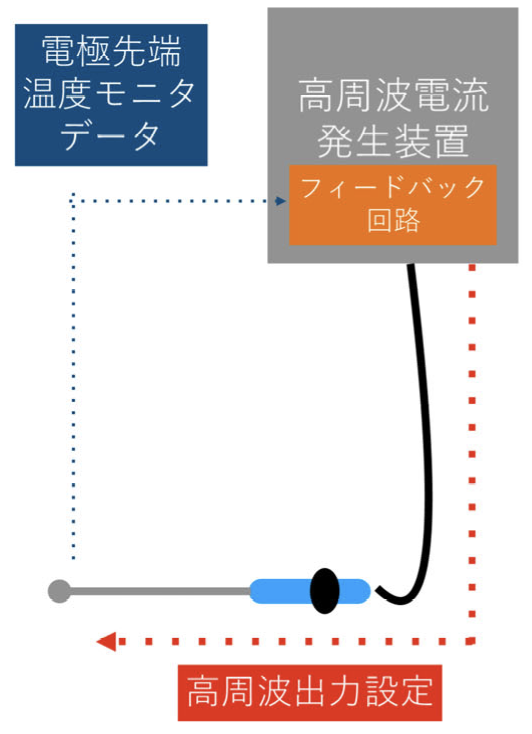
・定出力方式
・温度コントロール方式
温度コントロール方式は、電極温度モニタのデータを元にフィードバ ック制御を行い、高周波出力を変動させます。
温度コントロール方式は、高周波出力による異常高温を回避する安全機構となります。
高周波アブレーションの設定とモニタリング
高周波通電装置の設定は、主に出力エネルギー、温度、通電時間があります。高周波通電装置では、一般的に設定項目の実測値に加え、インピーダンス、カテーテル接触圧力がモニタリングされます。
設定値と実測モニタリング値を混同しないよう、注意が必要です。
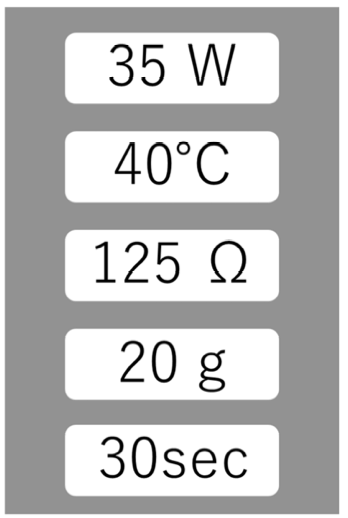
温度モニタリング
アブレーションカテーテルに内臓された熱センサによって、電極の温度をモニタリングすることが出来ます。ただし、組織の実際の温度ではなく、伝導熱によって温度上昇した電極の温度であることにも注意が必要です。
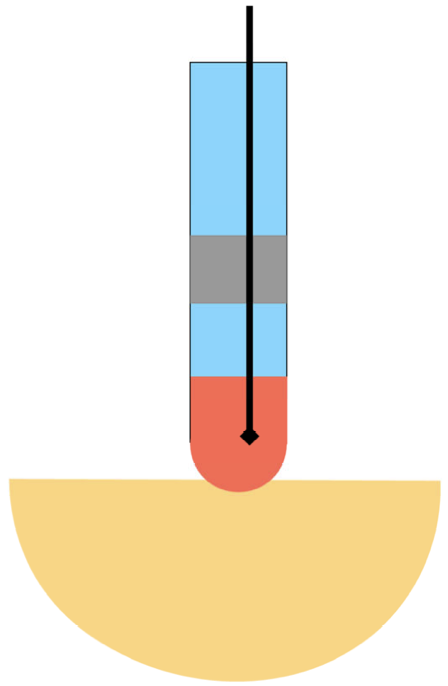
組織温度と電極温度
組織は抵抗熱によって温度上昇しますが、心腔内にあるカテーテル電極は、血流によって持続的に血液温度近くに冷却されます。その結果、 組織温度は、電極温度よりも高温になる場合があります。
アブレーションカテーテルのセンサ温度は組織温度と一致せず、むしろ低い場合もあるということが重要な点です。
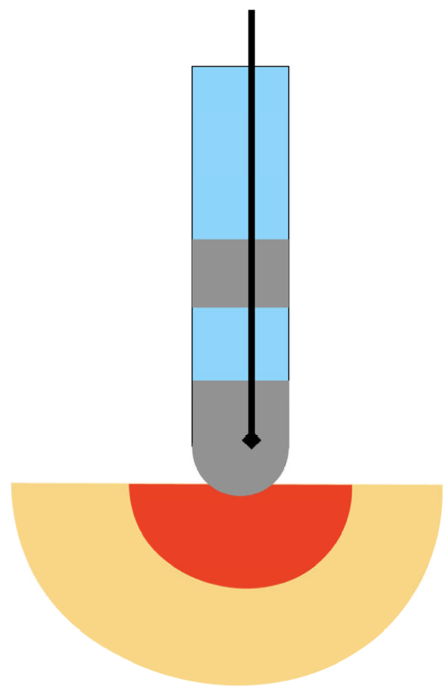
温度モニタリング
カテーテル先端が十分に組織に接触していない、接触圧力が十分でない場合には、高周波出力も組織には適切に伝搬されず、周囲の血流に漏れていきます。組織に十分な高周波出力が伝搬していないと、組織温度は十分に上昇せず、電極温度も上昇しないことになります。
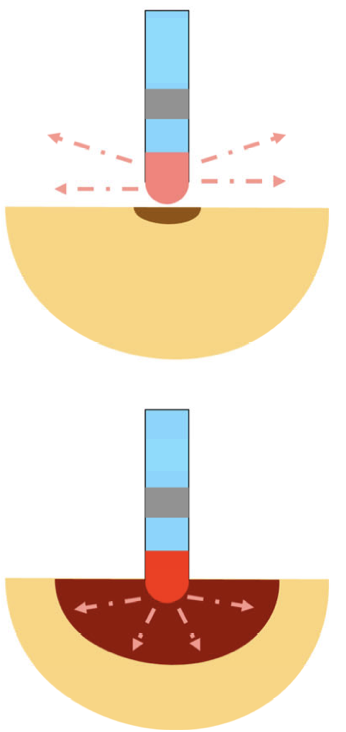
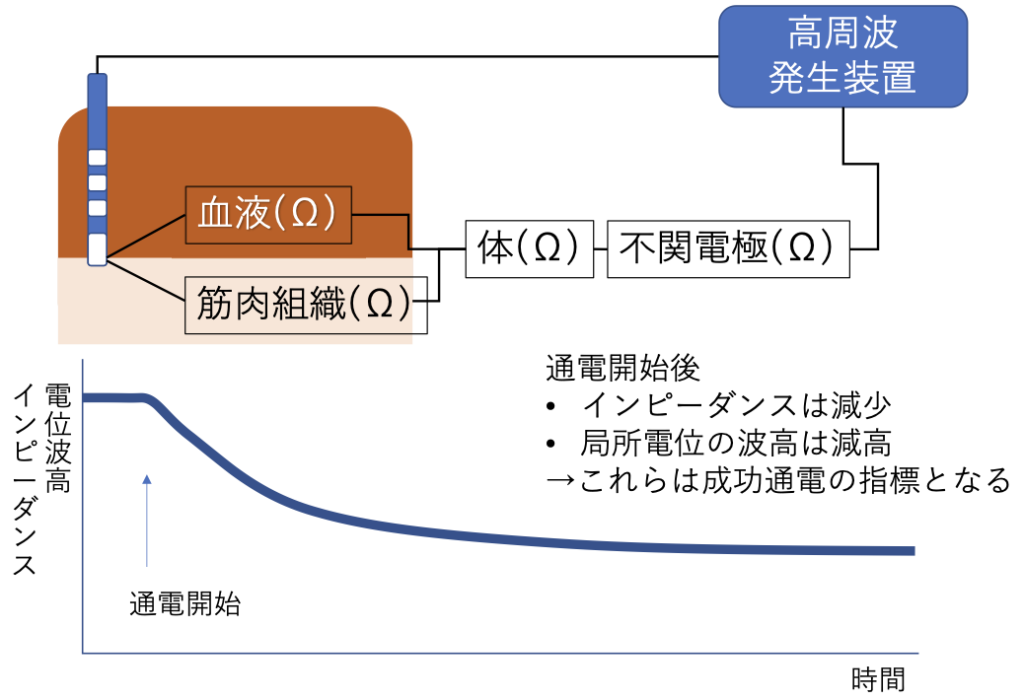
インピーダンス
高周波アブレーション装置でモニタリングされるインピーダンスは、 単に心筋の組織抵抗だけでなく、以下の要素の総和で規定されます。 カテーテルの心筋への接触、対極板の状況、高周波アブレーションによる組織変性、血栓形成などの異常です。高周波通電中のインピーダンス
通電効果、焼灼によって変化します。インピーダンスの異常な低値や高値は、カテーテルの接触不良や血管などへの迷入、先端への血栓形成などを示唆します。
適切にカテーテルが接触し、通電で十分に組織の温度が上昇し焼灼されている場合には、インピーダンスは安定しつつ、緩やかに低下します。
従って、インピーダンスの変化データは、通電効果を評価するために利用されます。
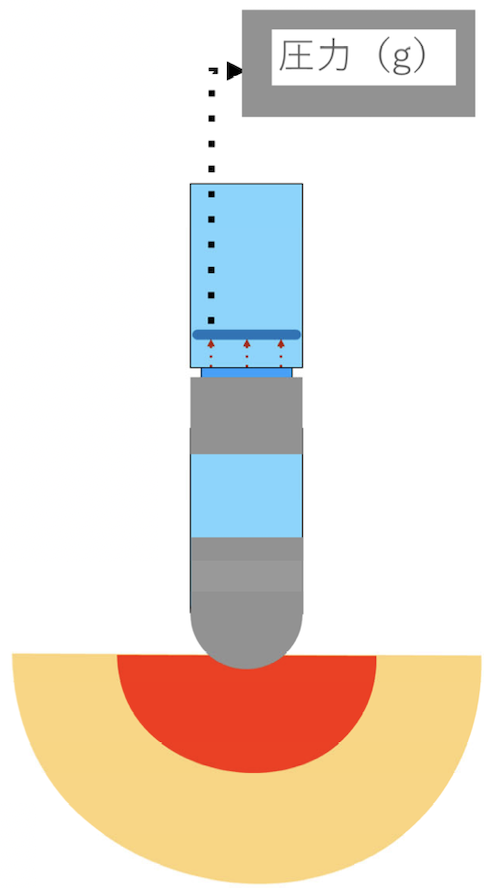
カテーテルの接触圧力
(コンタクトフォース) カテーテルが心筋に接触する圧力(強さ)は焼灼巣の大きさ・深さに影響する。術者の手の感触・放射線透視画像・3Dマッピングシステムのみで完全に評価する事は難しい。
一部機種では接触圧力を検出しモニタリング出来る。
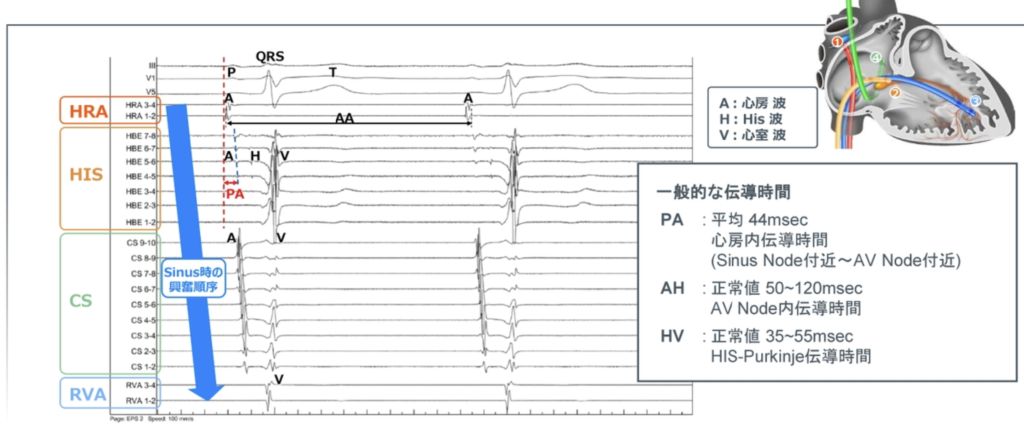
HRA(高位右房、High Right Atrium)
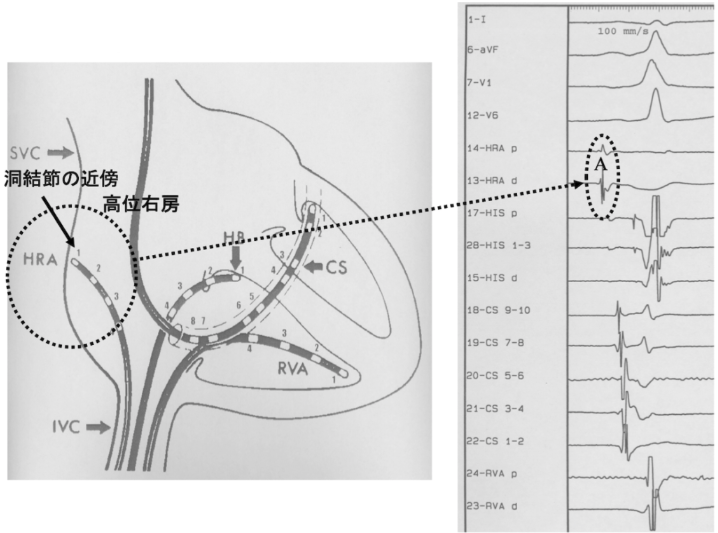
洞結節の近傍:右房と上大静脈の接合部あたり
p波と区別するために、心内では心房AtriumのAを取ってA波という
HIS or HBE
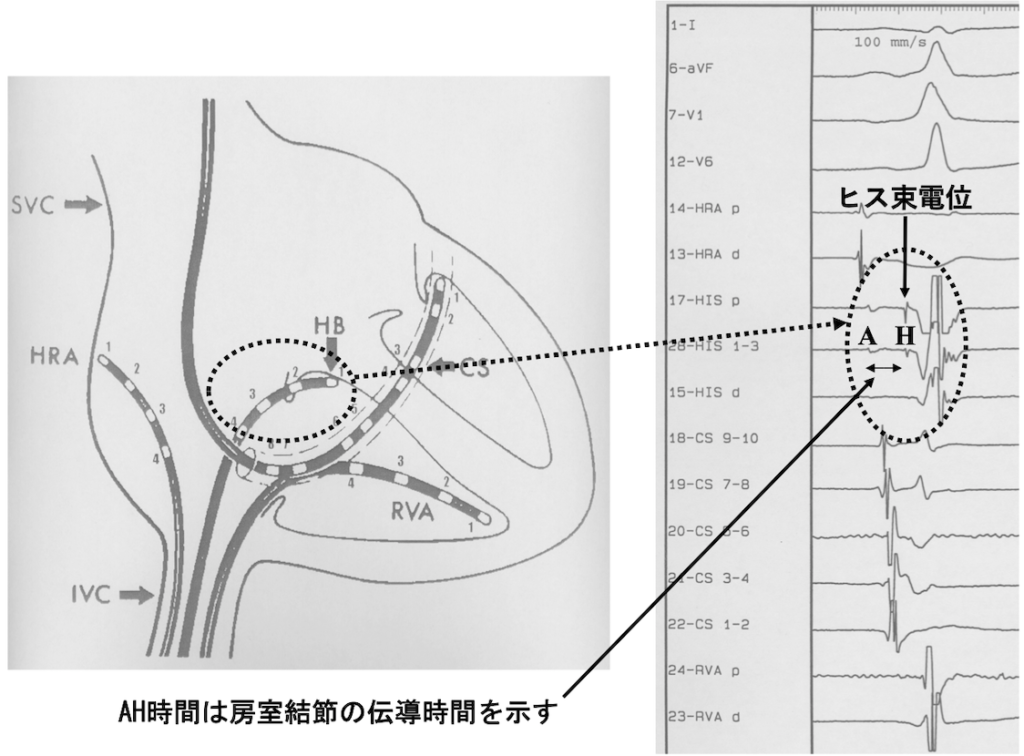
心房のA波、そして心室のV波が取れます
その間に鋭い小さな振れが見えます。
Hで示すヒス束電位
心房のA波とヒス束電位Hとの間隔は、房室結節の伝導時間を示す。
CS冠静脈洞
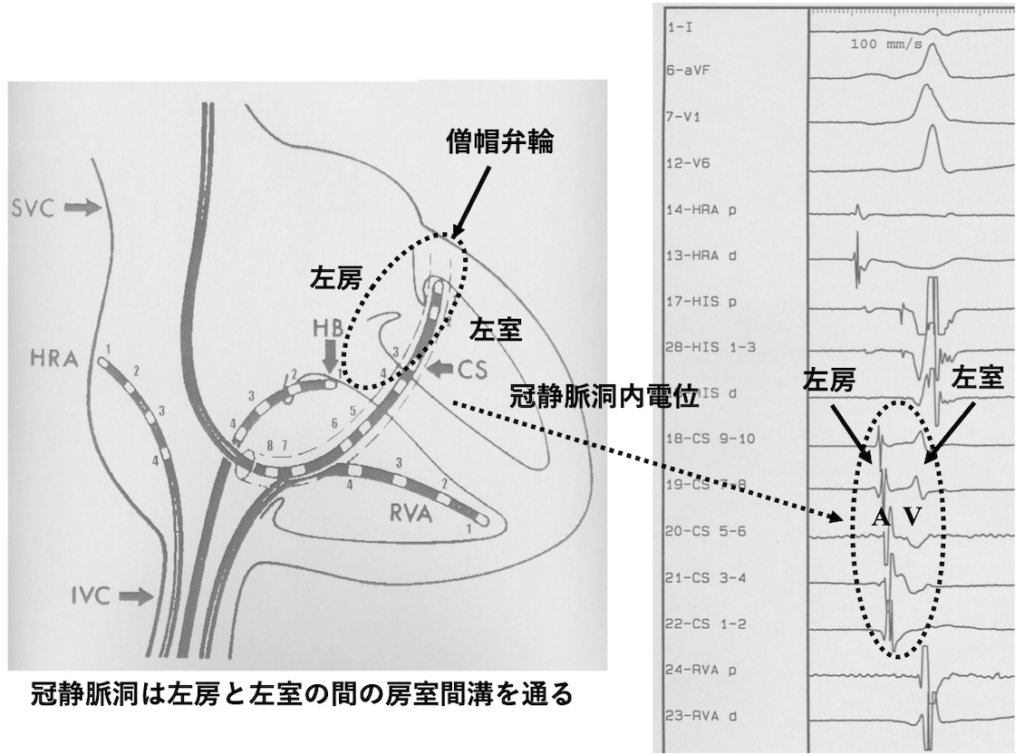
冠動脈から心臓の筋肉に血液が送られた後に、冠静脈洞を通って右心房に戻る。
冠静脈洞の開口部から、逆行性に電極を入れます。
左房と左室の間を僧帽弁輪の後ろから前に向かって通る。
電極は、心房A、左心室V、の電位が同時に記録される。
RV:RVA or RV 右室
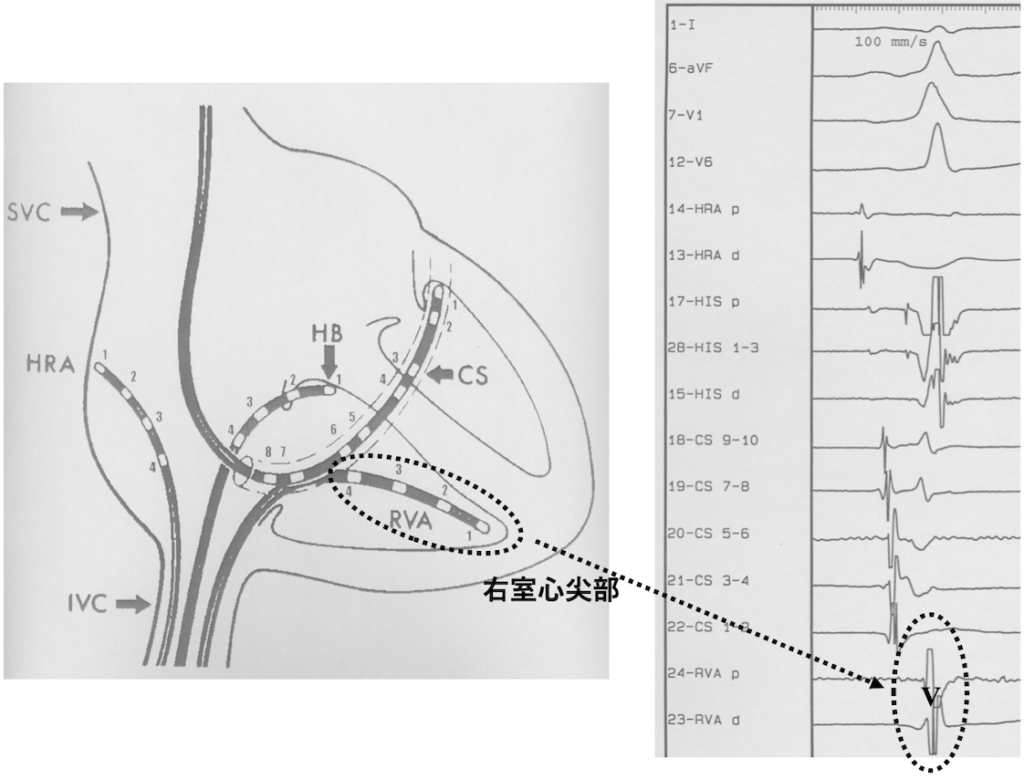
心内電位
秒速100〜200mmで記録RA:右房電位、右心耳など
His:右房高位中隔の心房電位
His束電位
高位中隔の心室電位
CS:左房電位、左室電位
RV:右室心尖部や流出路

通常の体表面心電図記録は25mm/sなので、4倍、8倍で表示します。
高周波(radiofrequency)
• カテーテル先端電極と不関電極(大腿部など)間に 300~500kHzの高周波電流を流す• カテーテル電極に接触した心筋部分で熱が発生、 それにより病変が形成される
• 42.7度〜51.3度では可逆性
• 51度以上では不可逆性
• Resistive heating(抵抗加熱)とConductive heating(伝導加熱)
病変の大きさに影響する因子
• パワー(W)
• 電極の大きさ
• 通電時間(秒)
• コンタクトフォース(グラム)
インピーダンス
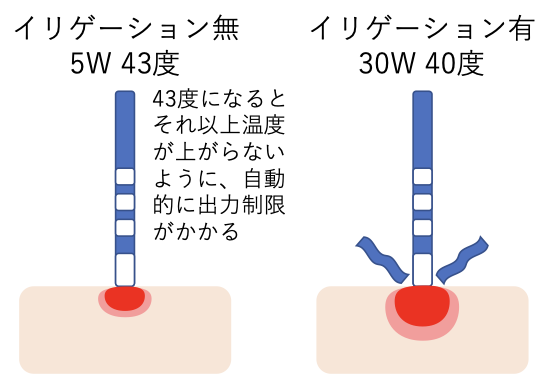
イリゲーション(潅流)
• 生食でアブレーション先端電極を潅流する• 通電時7.5−30ml/分
・ 非通電時2ml/分(イリゲーションホールの詰まりを予防するため)

イリゲーションの意味
・先端電極から高周波通電すると、心筋に接触した部分の電極温が上昇、血栓形成のリスクが高くなる・そのため、電極の温度はモニターされ、温度が上がる とパワーが制限されるようになっている
・冷やしながら通電すると、血栓形成のリスク なく、十分な出力を出すことができ、結果的に大きなlesionが作成できる
・安全性も有効性もアップする
コンタクトフォース
カテーテル先端の組織との接触圧
• 穿孔のリスク
• 通電中は、ポップ(組織の水蒸気爆発)→心タンポナーデのリスク
コンタクトフォースが低いと
• 組織に十分接触していないため、通電しても十分な 焼灼ができない
• 通電中は10g以上の接触圧
不応期(Refractory period)とは何か
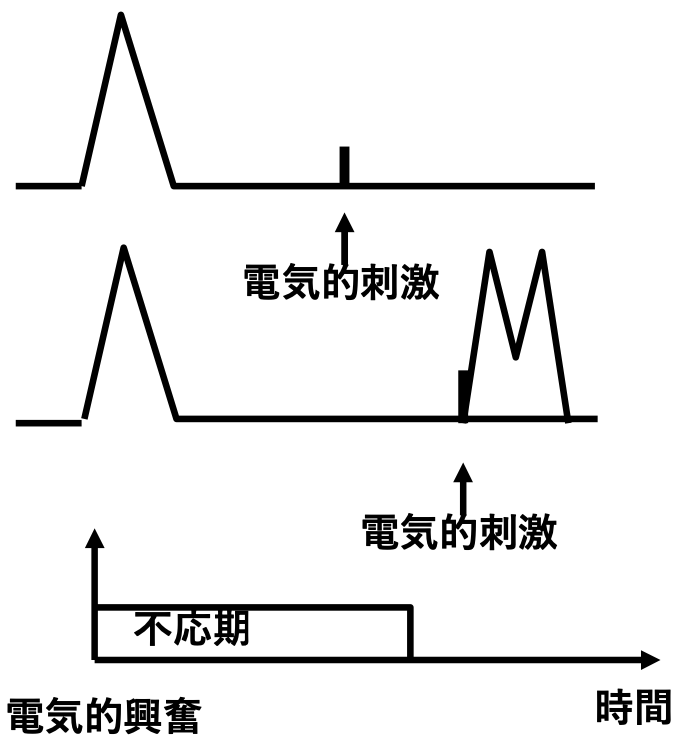
房室伝導曲線(AV Conduction Curve)
発作性心房細動に対する拡大肺静脈隔離
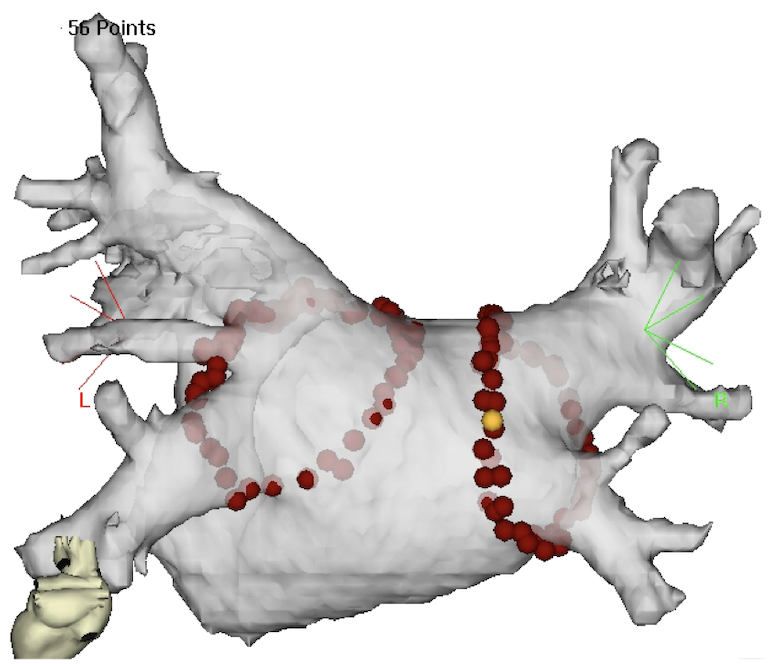
左心房の後ろの面で、心房細動というのは肺静脈から異常な興奮が起き、それによって心房全体の不整脈が起きてしまうという状態になります。
異常な肺静脈の電気的な興奮を心房に伝わらなくするために、心臓の内側から肺静脈の付け根のところまで一点一点熱を加え、絶縁します。
肺静脈隔離をすることで心房細動の治療ができるというのが、 心房細動のカテーテルアブレーションということになります。
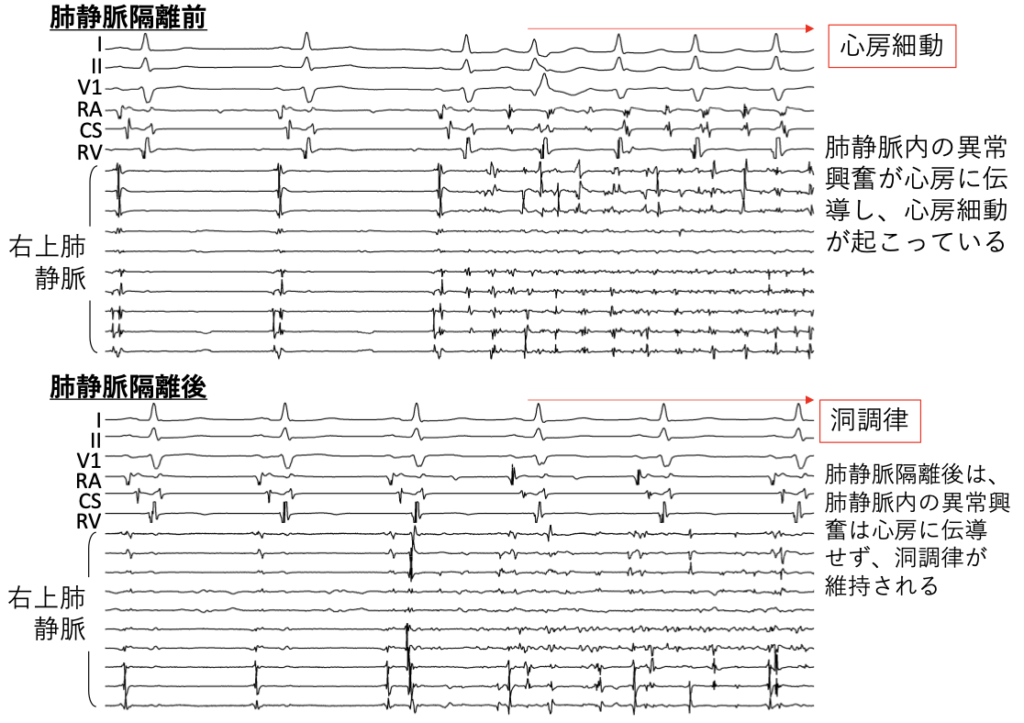
心房細動(Atrial Fibrillation:AF)
Af起源Afを引き起こす心房期外収縮(AF Trigger)は約90%が肺静脈から発してる
→肺静脈からの心房期外収縮をなくせば約90%の心房細動の阻止が期待できる
通電の効果
ABLのメカニズム
→高周波により非可逆性変化(凝固壊死)を起こし、電気伝導ができないようにする
新園興奮を伝える電気の流れを遮断する
心房細動アブレーションシステム
・クライオバルーン• ホットバルーン
• レーザーバルーン
バルーンアブレーションは心房細動アブレーションの治療ターゲットである肺静脈を1ショットで電気的に隔離する
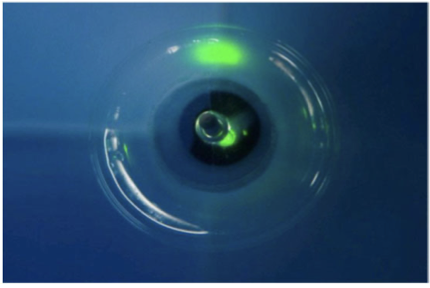
クライオアブレーション
液化亜酸化窒素ガス(冷却剤)を利用(排管が必要) カテーテル先端のバルーン内で気化したガスが、心筋組織を凍らせ治療効果を発現 −50度くらいになる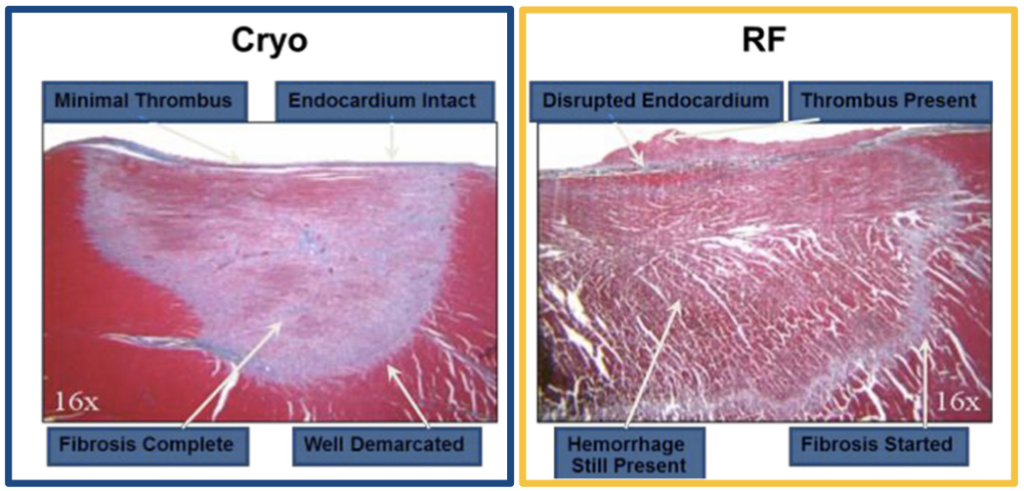
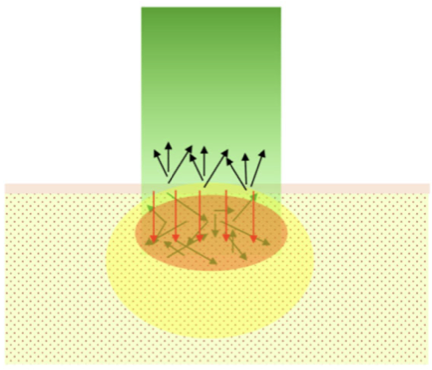
レーザー焼灼によるアブレーション
・波⻑980nmのレーザを幅30° で照射・治療用レーザとともに焼灼部 位を示すためのガイド光 (緑・赤)を照射

レーザー焼灼によるアブレーションの原理
・レーザが心内膜を通過・心筋内のヘモグロビンと水分が吸収・拡散し熱エネルギーへ変換
・表層から 2.5mm 程度までの エネルギー密度が最も高くなる
・熱伝導により病変形成
ホットバルーンの原理
心房細動アブレーション治療の流れ
Rhythm(sinus/Af)
診断カテーテルの留置(CS,HIS)
心腔内エコーを用いた経中隔穿刺
解剖把握のため左房(肺静脈)造影
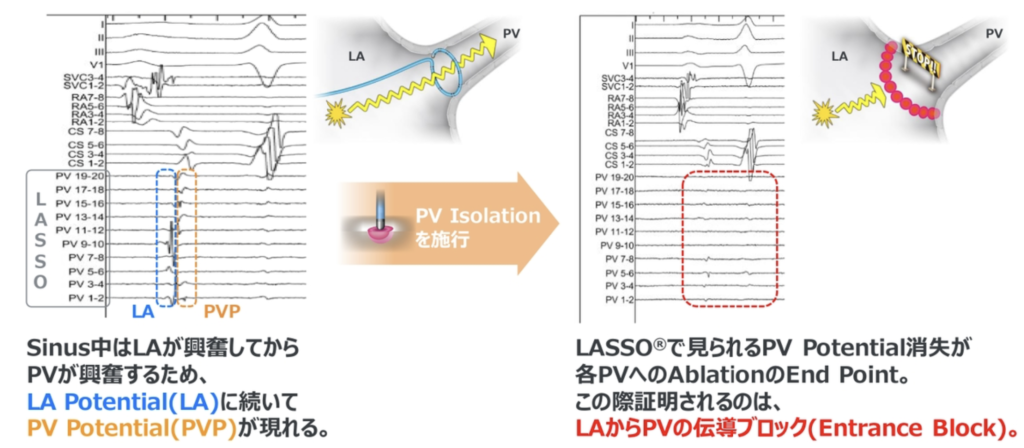
肺静脈の電位を確認するためLASSOカテーテル留置
PV Isolation実施
Sinus
ABL後のPV電位確認(AFの場合は除細動を行う)
誘発試験や+αアプローチを実施
デバイス
フェイローカテ フラッター 三尖弁専用IVUS 卵円孔
ブロッケンブロー 中隔穿刺 シースカテ
シュワルツ
アジリス アブレーションカテ リングカテ
ライフラインfix 大きさ固定
ラッソー 大きくしたり小さくできる 心内電位記録装置EP-labo
心臓電気刺激装置スティムレータ
高周波発生装置ジェネレータ
3D解析システムCARTO EnSite prashaped型カテーテル
可変式カテーテル
冠静脈洞用カテーテル
Haloカテーテル
LASSOカテーテル
PentaRayNaVカテーテル イリゲーションカテーテルNAVISTAR THERMOCOOL シース
シュワルツシース 心房細動
電極カテーテル
リングカテーテル EPstar Livero, LASSO
冠静脈洞内、右房、上大静脈 Bee AT(ライフライン)
止血デバイス
→VASCADE MVP
発作性上質頻拍(PSVT)の種類
房室結節回帰性頻拍AVNRT
房室回帰性頻拍AVRT
発作性心房頻拍PAT
洞結節回帰性頻拍SNRT
心房内回帰性頻拍IART
瘢痕部回帰性頻拍
ATP感受性心房頻拍 心房粗動AFL
心房細動Af
| 上室頻拍 | 副伝導路症候群 | ケント束頻拍(WPW症候群) |
| マハイム繊維頻拍 | ||
| 房室結節回帰性頻拍 | 通常型 | |
| 非通常型 | ||
| 心室頻拍 | 突発性 | |
| 基質的心疾患に関連したもの | ||
| 心房粗動 | 通常型 | |
| 非通常型 | ||
| 心房細動 | 発作性 | |
| 持続性・長期持続性 |
用語
ジャンクション His束からRA RVに伝導する ATPアジホスAVブロックさせる アブレーション用語集
3Dマッピングシステム(3次元マッピング装置)
電極から得られる電位情報と3次元的な位置情 報を同時に取得し、表示できる装置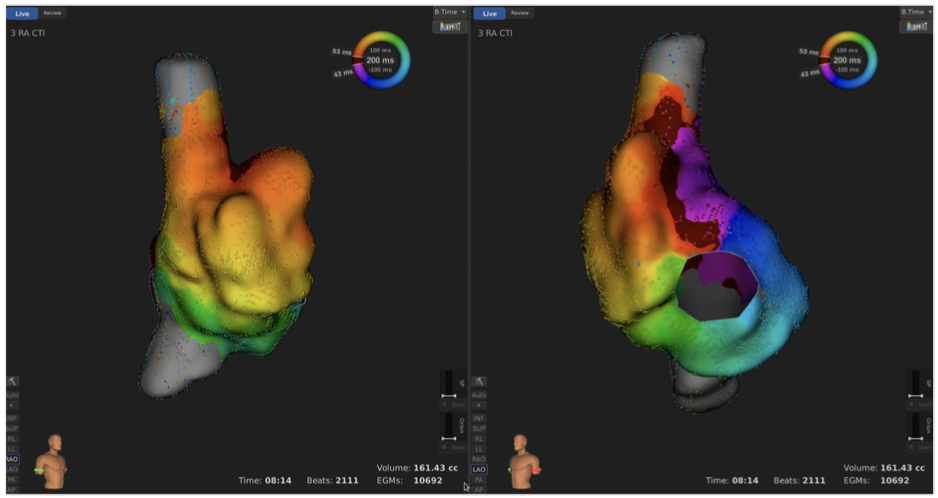
• アボット(abbot) エンサイトシステムEnSite
• ボストンサイエンティフィック(Boston Scientific) リズミアシステムRHYTHMIA
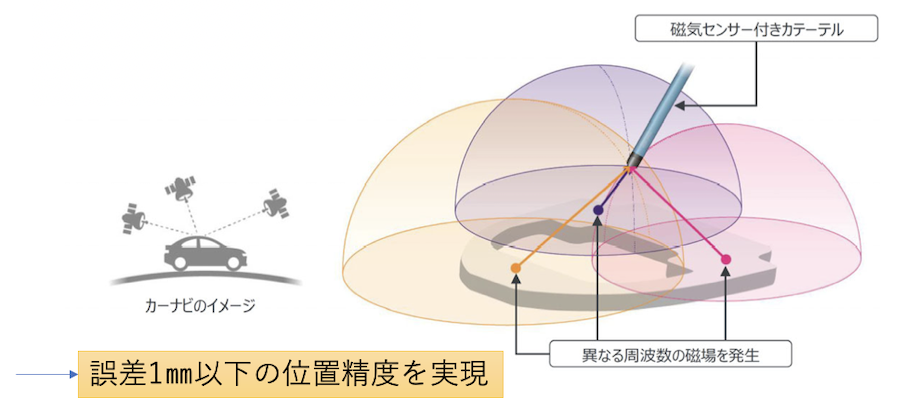
3次元マッピング装置の原理
磁気• 患者台の下に3つ磁気発生装置
• 各装置からのカテーテルの磁気センサーまでの距離を測定し、3次元的な位置を同定
インピーダンス
• 複数の方向から微弱な電流を流し、カテーテルのセンサーでインピーダンスを測定、位置を同定する
カルトシステムの原理
Location Padから異なる周波数の磁場を発生磁気センサーを搭載したカテーテルで各磁場を感知それらのデータより空間中の座標を計測

エンサイト NavXシステム
パッチ電極でX, Y, Z軸方向に微弱 な電流を流し抵抗を測定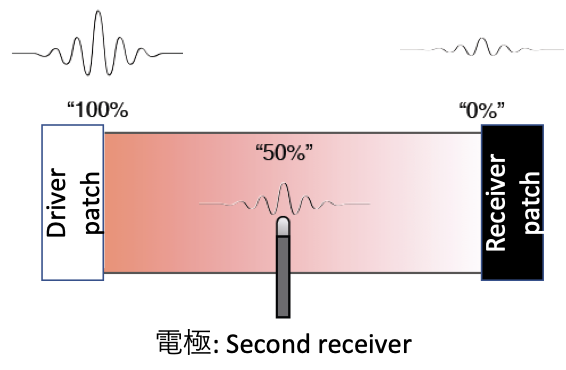
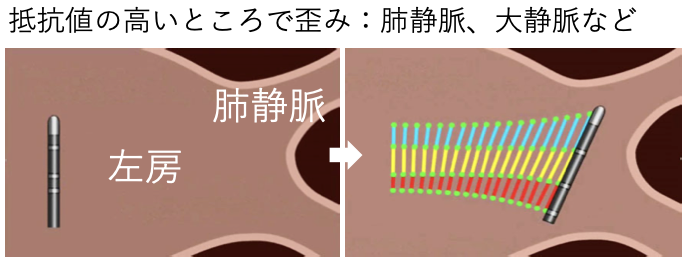
画像データの融合
• CTなどの3次元画像データ(DICOM)• 心内エコー
• Rotational angiography

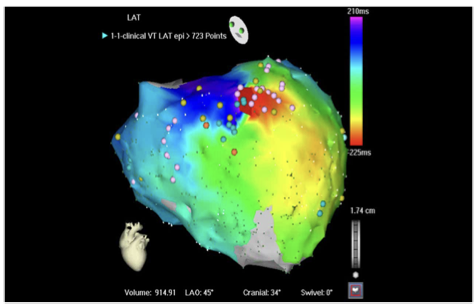
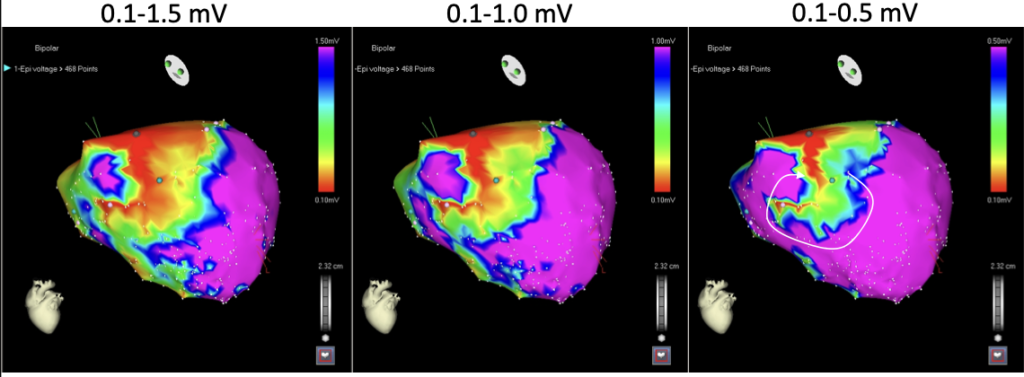
アクチベーションマップと ボルテージマップ
アクチベーションマップ• 興奮の順番を表示
ボルテージマップ
• 電位の波高を表示
• 瘢痕・線維化組織は波高が低い
• 器質を反映する
3次元マッピングがもたらしたもの
• 正確な心臓の解剖把握• 不整脈回路の可視化
• 心筋組織の状態・器質の表示
• ボルテージマップなど
• 通電部位・通電情報の表示(連続病変の作成可能)
• 透視時間減少
合併症
心タンボナーデ横隔膜神経障害
肺静脈狭窄
食道瘻
食道迷走神経麻痺
血栓塞栓症
アブレーションに必要な設備



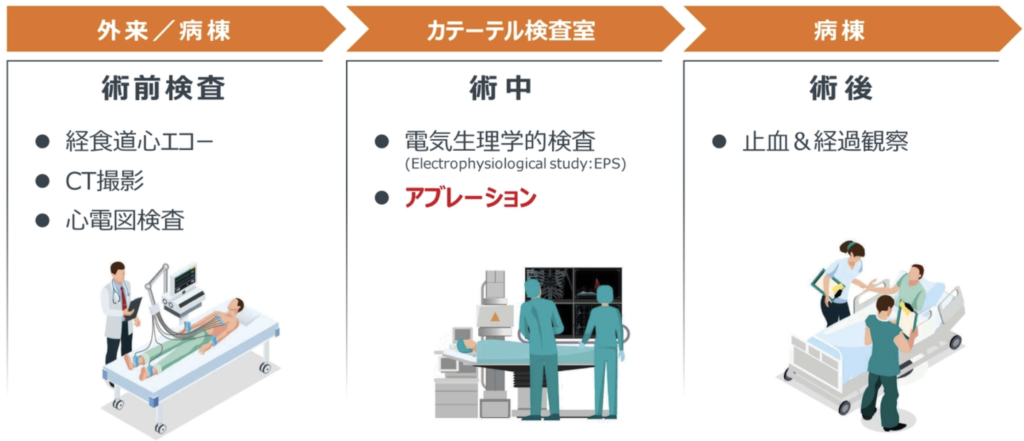
症例の流れ(一般的なアブレーション症例の流れ)
外来/病棟 術前検査(経食道心エコー、CT撮影、心電図検査)
カテーテル検査室 術中(電気生理学的検査EPS、アブレーション)
病棟 術後(止血、経過観察)入室
パッチをはる。12誘導をとる(BISをつける)
呼吸器。Igel介助
Aライン、イリゲーション、RA、SVC,CSをつなげる
エコー接続、HIS RV接続
食道温プローブ接続
ブロッケンブロー
アブレーションの手順
• 静脈麻酔
• 血管穿刺、シース留置 • 電極カテーテル留置
• プログラム刺激 • 不整脈誘発
• 診断
• アブレーション
• プログラム刺激 • 不整脈誘発
• カテーテル・シース抜去、止血
アブレーションの対象疾患と治療ターゲット
リエントリー→必須伝導路上室頻拍
自動能→最早期興奮部位
• 房室回帰頻拍、WPW
• 房室結節リエントリー性頻拍
• 心房頻拍
心房粗動
心房細動
心室期外収縮
心室頻拍
副伝導路
房室結節遅伝導路
必須伝導路
三尖弁下大静脈間峡部
肺静脈
最早期興奮部位
必須伝導路
高周波アブレーションの危険性
目的としない部位の焼灼・心臓内刺激伝導路の障害
・横隔神経の障害
・左房・ 食道間の障害
過剰焼灼によるトラブル
・スチームポップ現象
・血栓形成・炭化
心臓内刺激伝導路の障害
房室結節近傍のアブレーションを施行する際には、注意が必要です。通電中は、医師と共に、心内電位波形、放射線透視画像、3Dマッピン グシステムを注意深く観察し、医師からの停止指示、また異常が発生した際には、即座にアブレーション機器の停止操作を行います。
房室結節の障害は不可逆的な場合が多く、合併症時には、永久的ペースメーカの植込みを要する場合もあります。
横隔神経の障害
横隔膜運動を支配する横隔神経は、心臓近傍を走行しています。 特に、上大静脈近傍、右肺静脈近傍のアブレーションを行う際に、注意が必要です。アブレーション前に、通電用カテーテル先端から高出力ペーシングを行い、横隔神経を刺激補足する部位から、神経走行を推定することが出来ます。
同部位の通電を避ける、または出力を下げることで障害を予防します。
他に、CMAP・複合筋活動電位を用いて、横隔膜筋電位をモニタリングしたり、横隔膜運動を透視装置や用手的)に観察することで、横隔膜運動への影響を早期に検出し、通電を停止することで障害を予防し ます。
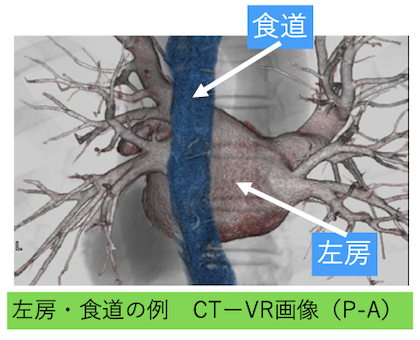
左房・食道の障害
左房後壁のアブレーションを行う際に注意が必要。左房後壁は食道と接しており、アブレーション治療によって左房後壁と食道壁を障害し、潰瘍か酷い場合には瘻孔(左房食道痩)を形成する場合がある。
そもそも左房後壁アブレーション時に出力:通電時間・接触圧力を低く抑える他、食道内温度をモニタリングしたり、3Dマッピングシステムなどで食道の位置を同定する方法などを用いて予防する。

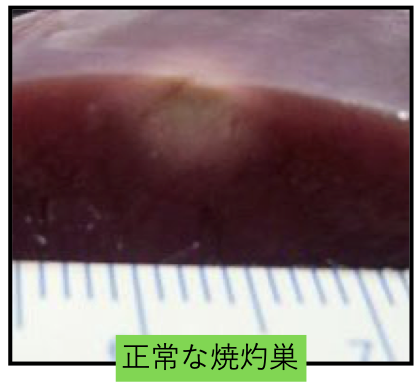
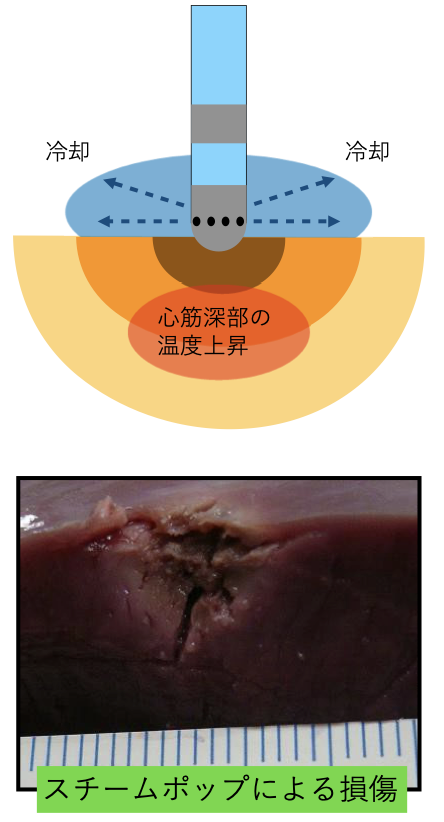
スチームポップ現象
高周波通電によって過剰に心筋組織内が加熱され、心筋表面よりも深部の温度が上昇し、100°Cを超えると気泡が発生、膨張破裂する現象をスチームポップ現象と呼びます。スチームポップ現象は、心筋に大きな損傷を与え、重篤な合併症となる場合があります。
予防には、過剰な接触圧力、過剰な高出力を避けることが重要です。 ポップ現象が発生すると、胸郭内から「ポンッ」という音が聞こえることが多いです。
高周波通電中は静粛にし、スチームポップ現象を疑う場合には即座に通電を中止し、エコー装置などで確認します。
貫通性の心筋損傷が発生した場合には、心タンポナーデとなる場合もあり、可及的速やかに、止血・心嚢穿刺や、必要に応じて開胸止血への移行を準備する必要があります。
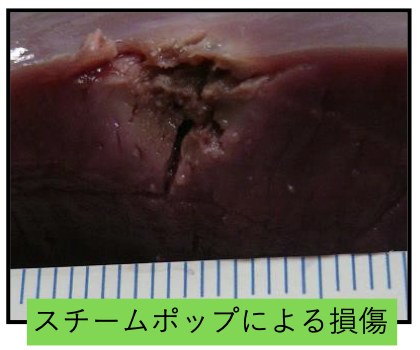
血栓形成・炭化
心筋やカテーテルの表面温度が約70°Cを超えると、血栓、炭化を形成します。特に、左心系でのアブレーション施行時の血栓は、心筋梗塞・脳梗塞の危険性があります。
電極温度、インピーダンスの上昇を注意深く観察し、異常時には通電を停止します。
血栓形成予防および、安定した焼灼巣作成を目的に、多くのアブレーション治療で、灌流型アブレーションカテーテルが使用されています。
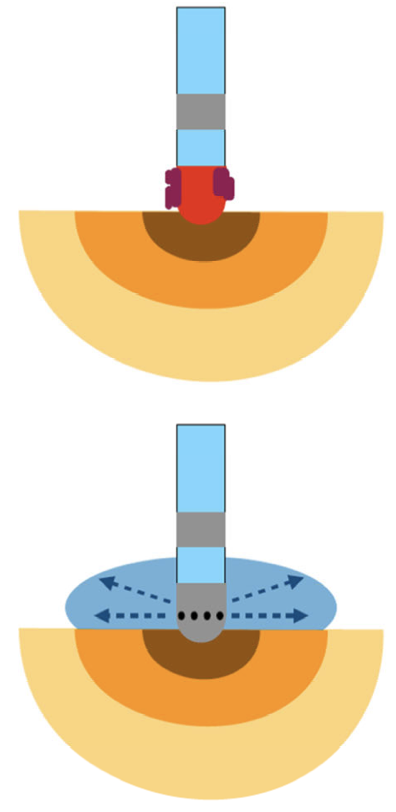
灌流型アブレーションカテーテル
カテーテルに冷却液を灌流する方式です。カテーテル内部に灌流液を流す内部灌流型と、外部に灌流液を放出する外部灌流型があります。
現在は、外部灌流型が主流であり、本邦では、外部灌流型のみが臨床使用されています。
灌流液には、ヘパリン化・生理食塩水が使用され、高周波通電装置と連動したポンプで灌流を行います。
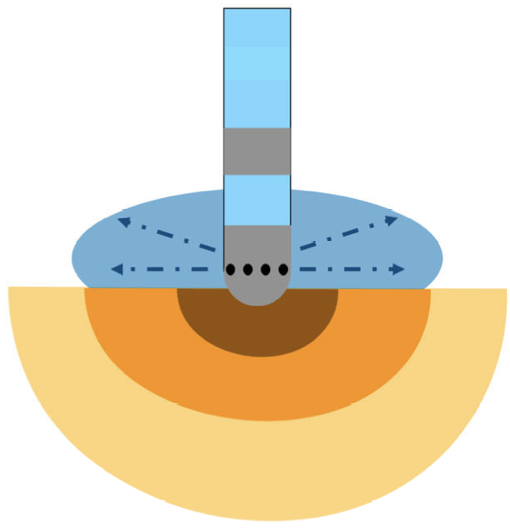
しかし、高周波電流による抵抗熱によって、心筋組織内は温度上昇します。
電極近傍の血液内に、生理食塩水が灌流・拡散されることで、表面の血栓形成の抑制効果も期待されます。
このように、灌流型アブレーションカテーテルによる通電は、電極および心筋表面が過度に温度上昇することなく、焼灼効果を得ることができます。
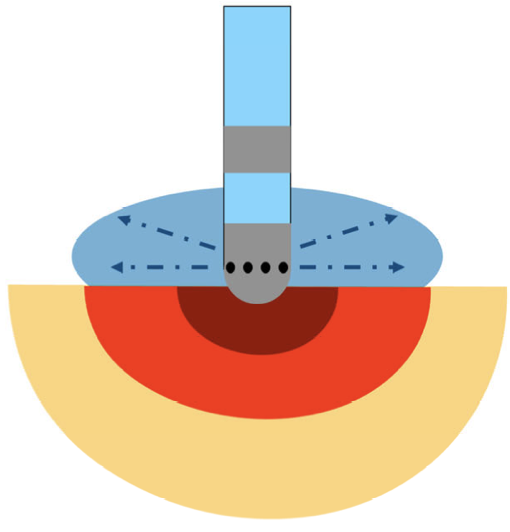
灌流による冷却効果によって、カテーテル温度モニタは心筋焼灼温度を反映しないことになります。
過度に高出力通電を行ってもカテーテル温度は上昇せず、心筋内部のみが温度上昇し、スチームポップ現象のリスクが高まる場合もあります。
また、手技時間の延⻑、通電回数の増加で灌流液の使用量は増加し、 輸液負荷と同様となります。
大量輸液は、透析患者などでは体内水分 量の増加原因となり使用患者には注意が必要です。
1度房室ブロック
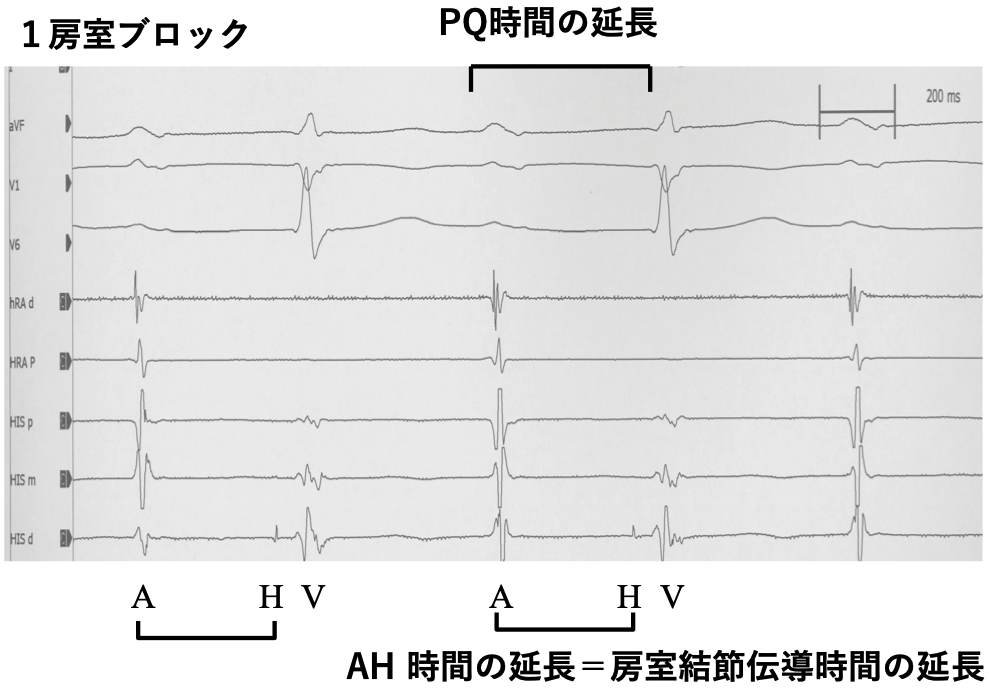
PからQRSが遅延しているわけですけれども、 一番下の波形で示すように、Hで示す心内のヒス束の記録は取れています。
心房AとヒスHの間、これが房室結節の連動時間になりますが、ヒスから下のHV 時間は正常ですので、この場合延びているのはH時間であり、房室結節連動時間が延⻑していることがほとんどの場合になります。
Wenckebach 2度房室ブロック
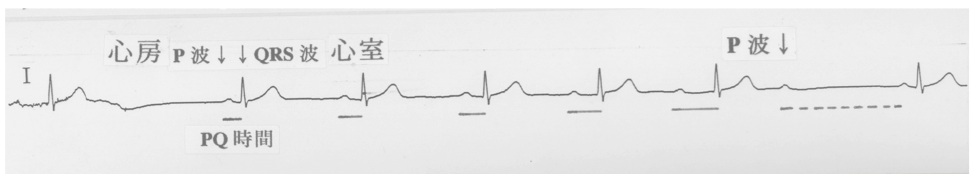
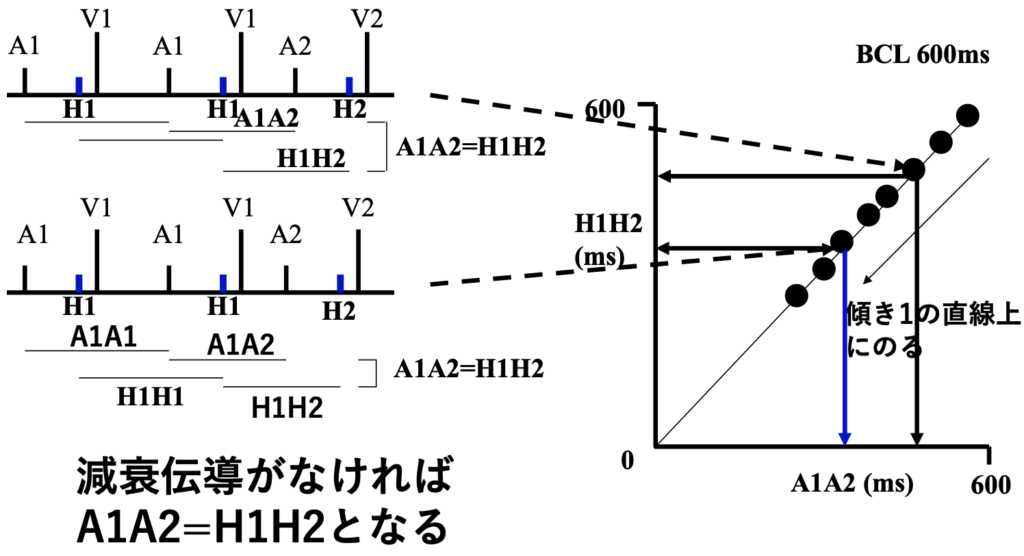
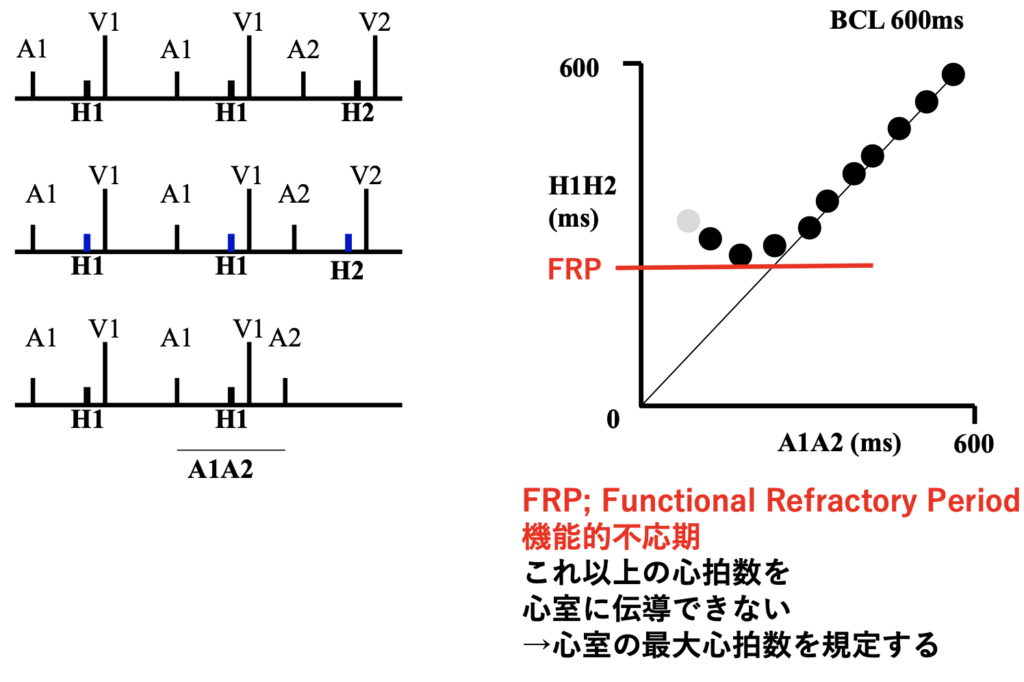
減衰伝導=房室結節

分120回で心房をペーシングしますと、 バーで示したAV時間は全く一定です。
ところが、突然ブロックが起こっていて、よく見るとHis束までは伝導しています。
つまり、His束から下に伝導が伝わらないということで、これがHVブロックです。
3度(完全)房室ブロック
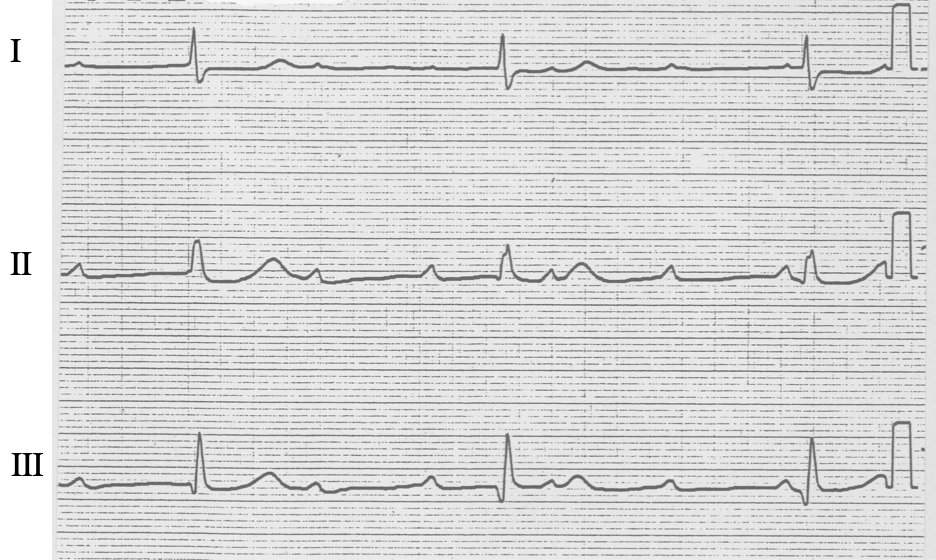
そのため、心房と心室は解離し心拍数は遅い
ペースメーカーの適応心房P波とQRSは全く無関係、つまり解離しています。
3度完全房室ブロックは非常に危険
そしてこの心室というのは、心房から伝わっているのではなくて、レギュラーで規則正しい、 つまり非常に遅い補充調律ということが言えます。
これが3度房室ブロックで、ペースメーカーを入れるしかありません。

—————————
アブレーショントップページ
MEトップページ


コメント