ECMOのトップページ
ECMOとは?
ECMO:Extracorporeal Membranous Oxygenation 体外式膜型人工肺人工肺とポンプを用いて体外循環回路による治療を行う装置 循環補助、呼吸補助を短時間で行うことが可能 心停止、心原性ショック、呼吸不全などに適応
PCPSの定義
経皮的心肺補助法(percutaneous cardiopulmonary support, PCPS)とは、一般的に遠心ポンプと膜型人工肺を用いた閉鎖回路の人工心肺装置により、大腿動静脈経由で心肺補助を行うものである。
大腿動静脈穿刺法という実際の臨床において多用されている血管穿刺手技と、thin-wallカニューレの開発、そして遠心ポンプを用いた閉鎖回路による補助装置の操作性の簡便さなどから、1つのシステムとして広まってきている。
ただし、経皮的に穿刺せず外科的に切開して鼠径部からカニューレを挿入しても一般的にはPCPSに含まれる。
また、PCPSという名称は日本では統一されているが、同じ装置を使用しても欧米ではpercutaneous cardiopulmonary bypassや、emergent portable bypass systemなどと呼ばれている。
PCPSの適応
心肺停止心原性ショック
難治性心不全
開心術後低拍出
難治性不整脈
肺血栓塞栓症(PTE)
ECMO回路の基本構成
脱血カニューレは、体格等に合わせて太さや⻑さを選びます。
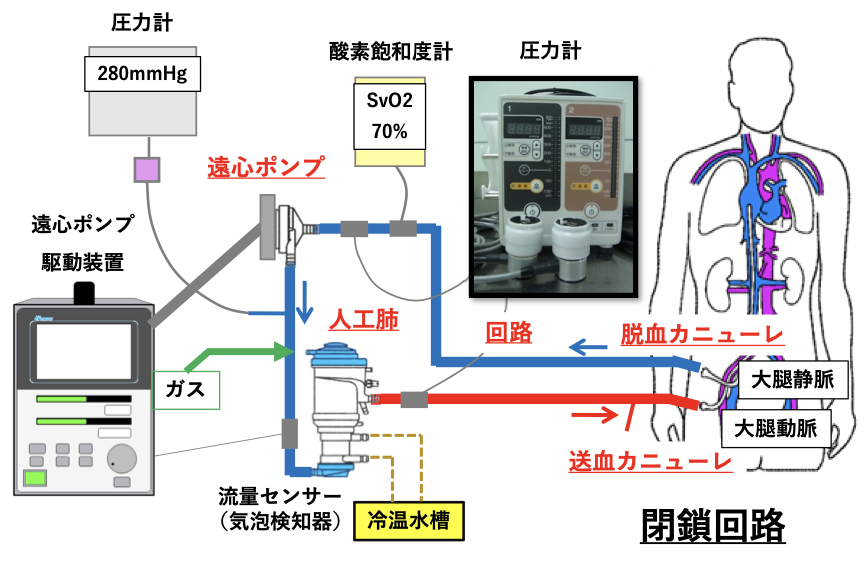
脱血された血液は、遠心ポンプを介して人工肺に送りこまれ酸素化を行います。
酸素化された血液は、送血カニューレから体に戻っていきます。
送血カニューレは大腿動脈などの太い血管から挿入され、脱血同様、体格等に合わせて太さや⻑さを選びます。
経皮的心肺補助装置(PCPS)の管理方法
補助流量は2.0~3.0L/分以上をめやすとする。平均動脈圧60mmHg以上で尿量が確保できるようにする。
混合静脈血酸素飽和度(mixed venous oxygen saturation:SvO2)は60~70%以上を目標とする。
ヘパリンの持続注入を行い、活性化凝固時間(acceleratedcoagulationtime:ACT)を200~250秒に管理する。
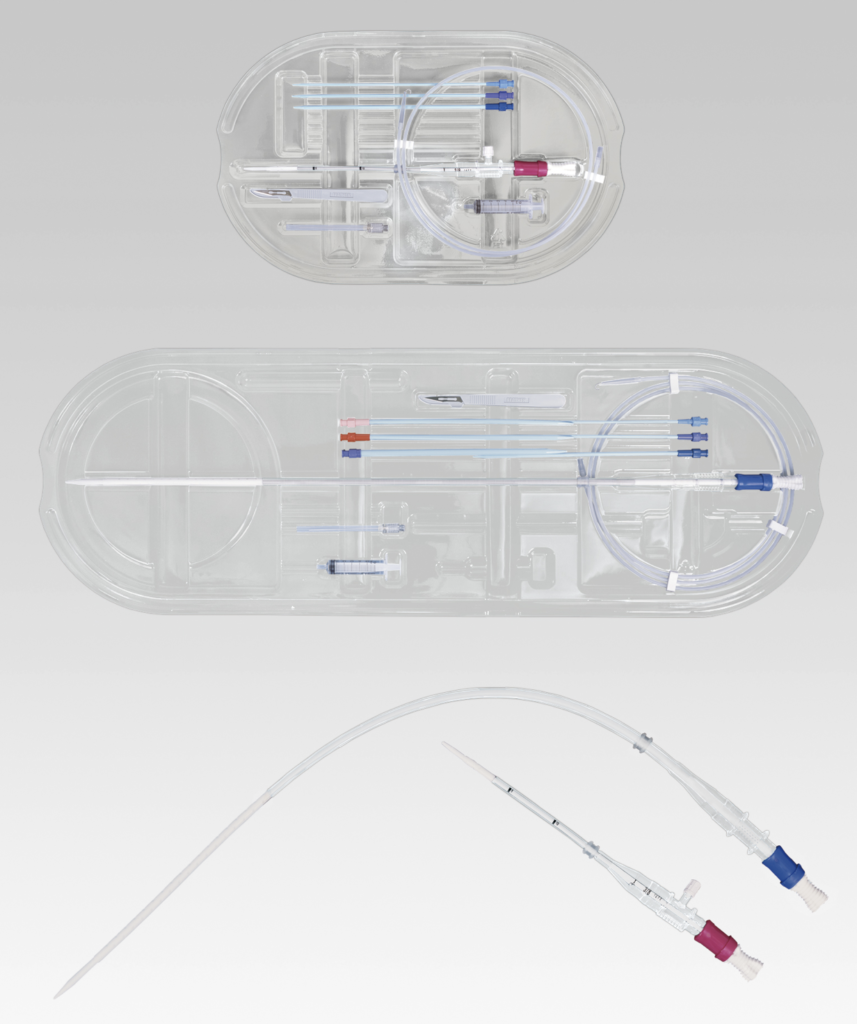
カニューレ
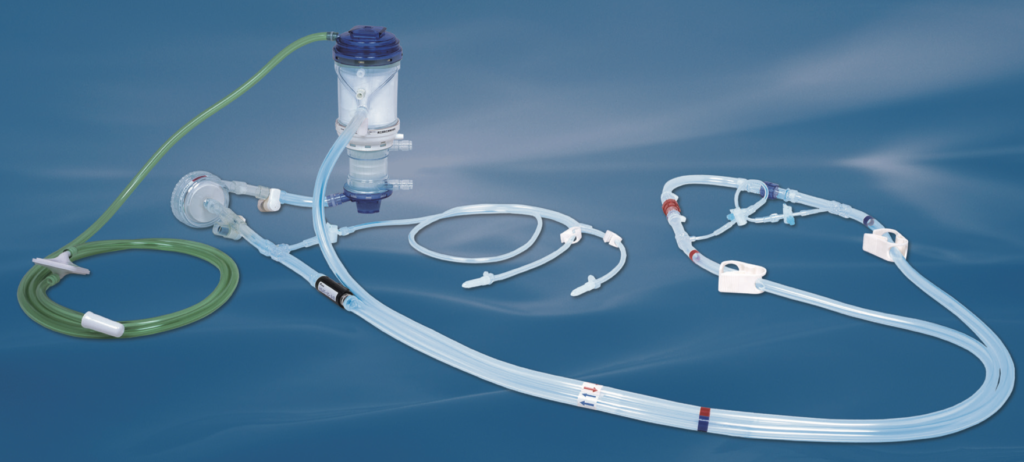
回路
遠心ポンプ

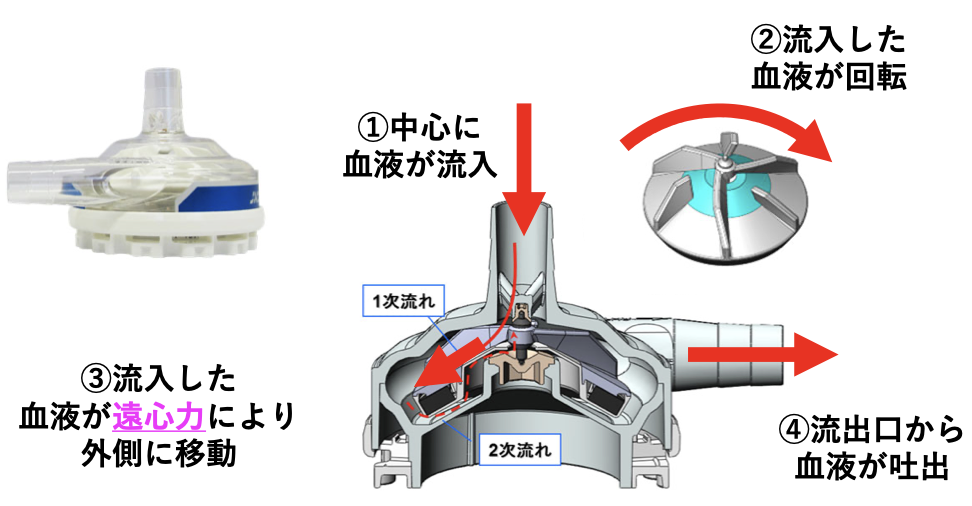
ポンプの中心から入った血液は、中の羽が高速回転することで外側に向かって送り出されます。
ローラーポンプと違い、血液をすりつぶしたりはしないので、血球が傷つきにくく⻑時間の使用に適しているとされますが、前後の負荷によっては同じ回転数でも流量が変動してしまう欠点です。 →遠心ポンプについて
人工肺

ポンプシステム
流量計(気泡検知器)温度計
圧力計
タイマー
酸素飽和度計
内蔵バッテリー
経皮的心肺補助装置(PCPS)の合併症
1血栓塞栓症 2空気塞栓 3出血、血腫 4下肢の動脈虚血 5感染症ECMOとPCPSの違い
ECMO:体外式の膜型人工肺による酸素化 ExtraCorporeal Membran OxygenationPCPS:経皮的な心肺の補助 Percutaneous Cardio Pulmonary Support
VA-ECMO=PCPS
V-A ECMOとV-V ECMO
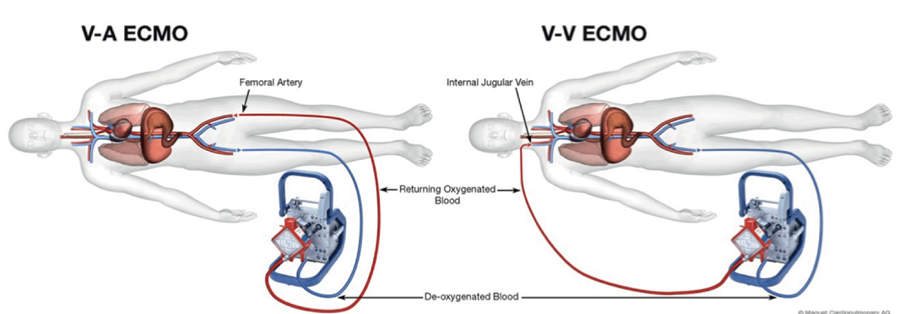
・ 静脈から脱血して動脈に返血する
・ 循環補助、呼吸補助が出来る V-V ECMO
・ 静脈から脱血して静脈に返血する
・ 呼吸療法の最終手段として自己肺の機能が回復するまで呼吸補助(酸素化、炭酸ガス除去)を行う
・循環をサポートすることはできない
V-V V-A ECMOの概念
V-V ECMOとは
肺のサポートのみ
CO2の除去と02添加
主要臓器への灌流は自己の心拍出で行われる
静脈圧を維持できる
V-V ECMO利点
動脈カニュレーションの回避
臓器へのネイティブな静脈圧を維持
血栓塞栓は患者の肺で濾過される可能性がある
虚血性肺障害のリスク低減
自己の肺血流の維持
V-V ECMO欠点
直接的な循環補助ができない
Recirculation(再循環)
V-V ECMOの適応
重度のウイルス性および細菌性肺炎
呼吸窮迫症候群(RDS)
新生児遷延性肺高血圧症(PPHN)
急性呼吸窮迫症候群(ARDS)
喘息発作重積
肺出血/肺挫傷
Recirculation(再循環)
定義:ECMOから患者に送血された直後にECMOの回路に戻る血液の部分→すでに酸素化された血液が再度脱血されてしまうこと
多すぎると酸素化効率が低下
カニューレが良い位置に設置されている場合で平均30%(30~50%以内)
V-A ECMO
静脈から脱血、動脈から送血
直接的に循環と呼吸のサポート
脈圧がなくなる(小さくなる)
V-A ECMO利点
心臓と肺のサポートが可能
V-V ECMOのようなリサーキュレーション(再循環)がない V-A ECMO欠点
頸動脈の喪失(新生児)
脈圧性灌流の減少、喪失
LV distension(左室膨張)
心筋・脳内の酸素供給量を減少
→ミキシング Mixing(ミキシング)
大腿動脈カニュレーションの場合に発生する
肺機能が低下している場合に発生
動脈血ガスは右の動脈ラインから
検査
PCPS: 経皮的心肺補助(percutaneous cardiopulmonary support) 循環不全に対する心ポンプ機能の補助,心肺停止症例に対する蘇生手段として使用 大腿静脈から血液を脱血↓
人工肺で酸素加
↓
大腿動脈に血液を送血
PCPSの歴史
1983年Phillipsらは、経皮的挿入可能なカニューレと遠心ポンプを組み合わせた閉鎖回路による人工心肺装置を考案し、心停止例に対し緊急心肺蘇生や循環維持を目的に臨床応用を開始した。また1988年Vogelらは、送脱血カニューレを外科的に大腿動静脈から挿入し、重症冠動脈疾患に対する経皮的冠動脈形成術施行時の循環補助としての使用を報告した。
この方法ではsupported PTCAと呼ばれている。
本邦でも、1988年頃よりPCPSが広く臨床使用されるようになり、年々使用数が増加してきた。
1991年にはPCPS研究会が発足し、PCPSの普及と成績向上に向けた種々の活動を行ってきたが、その成果とともに装置の工夫改良もあってPCPSの臨床的および基礎研究がますます盛んに行われている。
VA-ECMOとPCPS
• ECMO「ExtraCorporeal Membrane Oxygenation」
日本語では、「体外膜型肺」
• PCPS「Percutaneous Cardio-Pulmonary Support」
日本語では、「経皮的心肺補助」
VA-ECMOは、Veno-Arterial ECMOのことであり、静脈脱血、動脈送血となり、循環補助、呼吸補助目的で使用される。
• 日本では、循環補助目的で体外循環を使用する場合に「PCPS」と呼んでいることが多いが、世界的には「ECMO」または「ECLS:ExtraCorporeal Life Support」と呼ばれている。
適応
• 心原性ショック、心停止• 難治性で繰り返す心室細動や心室頻拍患者
• 急性冠症候群の冠動脈形成術までのサポートやブリッジ
• 急性肺血栓塞栓症によるショック
• 偶発性低体温による循環不全
• 心肺停止蘇生例
などである。
禁忌
• 非可逆的脳障害• 大動脈解離
• 止血困難な進行性出血
• 悪性疾患の末期状態
• 高度大動脈弁閉鎖不全
など。
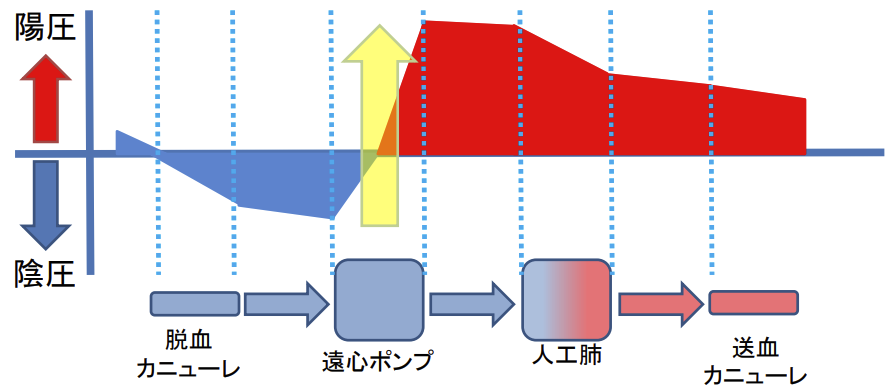
回路構成
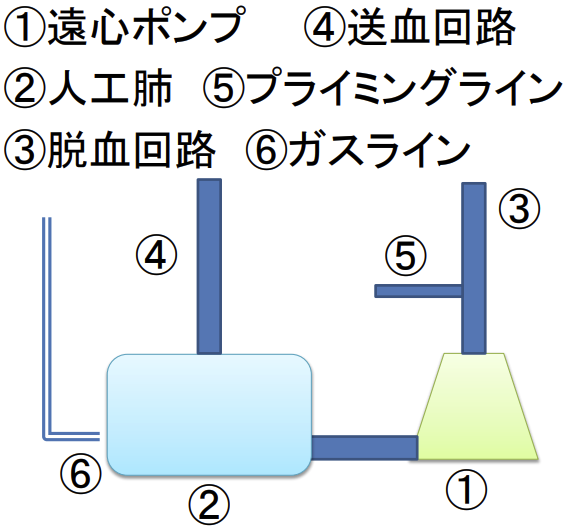


回路内圧力
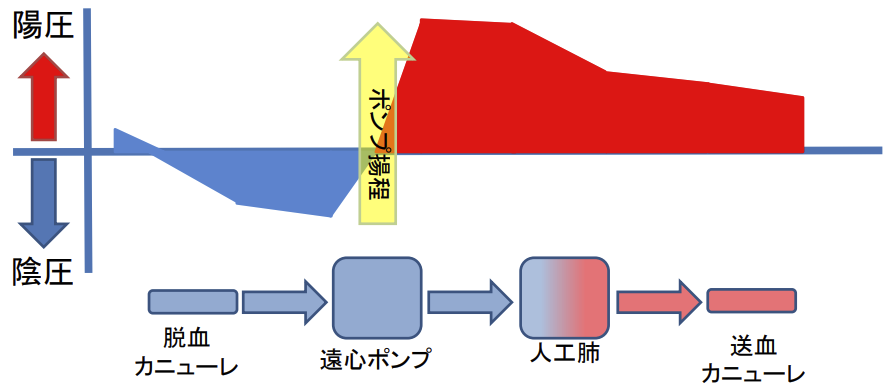
遠心ポンプ後(送血側)は、陽圧である。
VA-ECMO施行中の循環(施行前)
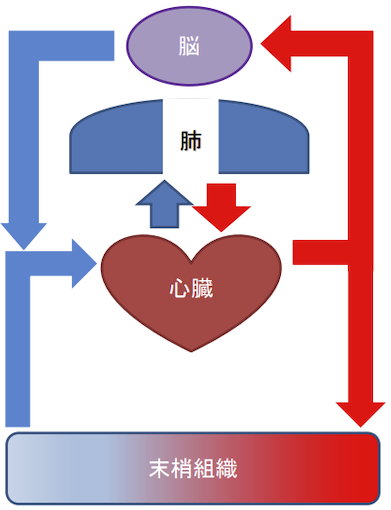
心臓→脳・末梢組織→心臓、
心臓→肺→心臓
となる。
VA-ECMO施行中の循環
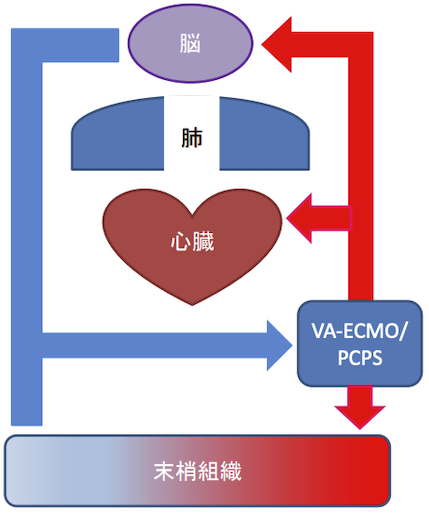
• 心臓と肺をバイパスして循環することになる。
VA-ECMO施行中の循環(Mixing Point)
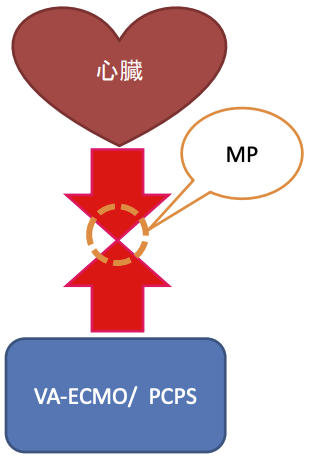
• Mixing Point(MP)とは、VA-ECMOから拍出する血液と心臓からの拍出が混合する箇所である。
VA-ECMO施行中の循環(VA-ECMO フルサポートの場合)
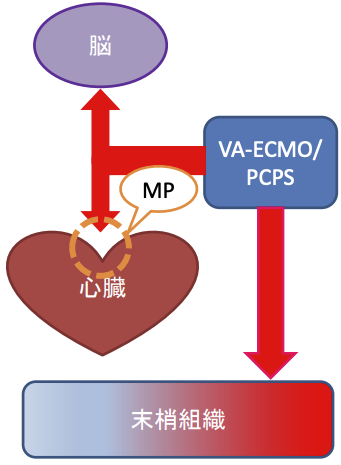
脳血流も冠血流もVAECMOからの酸素供給となる。
VA-ECMO施行中の循環(VA-ECMO 部分サポートの場合)
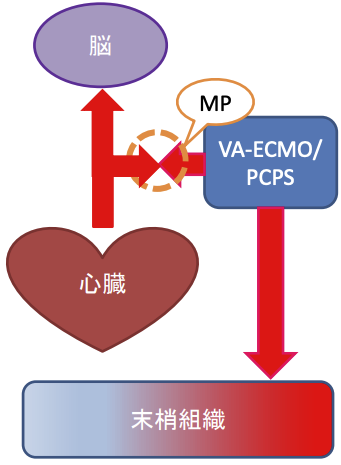
• よって、脳酸素供給量は自己の心臓、肺に依存する。
VA-ECMO施行中の循環(施行中)
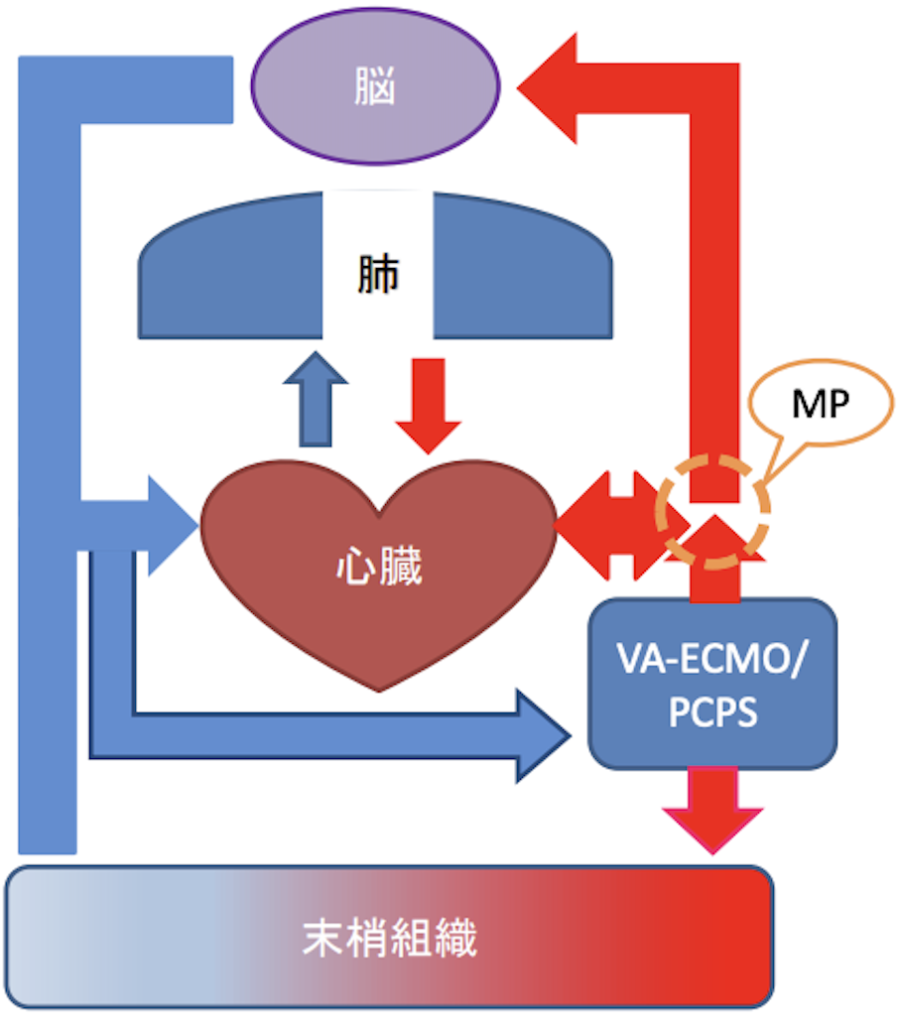
静脈→VA-ECMO→脳・心臓・末梢組織→静脈と、
心臓→肺→心臓と
なる。
• Mixing Point(MP)は、VA-ECMOのサポート比率、送血血管部位によって矢印の方向が変化する。
使用物品
• 体外循環装置
• 体外循環回路
• カニューレ(送血・脱血)・穿刺キット
• 充填液
• 鉗子・滅菌鉗子
• 医療ガスブレンダー
• (酸素ボンベ)
デバイスを選択する際に重要なこと
• デバイスを選択する前に重要なことは、特性
を十分に理解しておく必要がある。
• 血液流量が成人で60ml/kg/minが得られるデ
バイスを選択する。
• セットアップに時間がかからないこと。緊急で
使用されることが多いため、10分以内でセット
アップができることが望ましい。
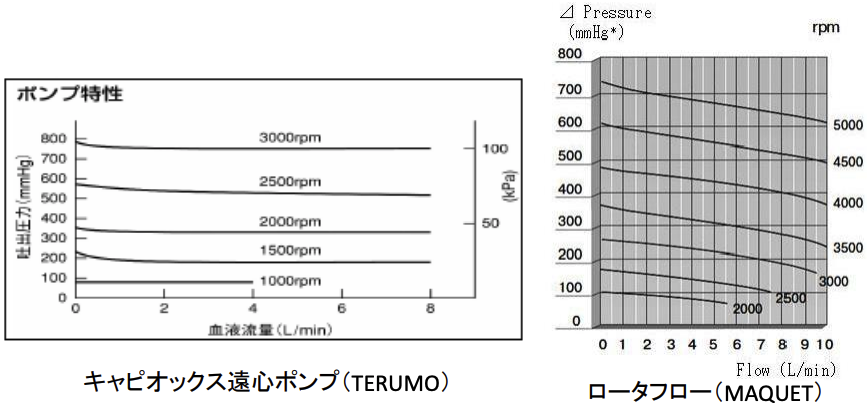
遠心ポンプ特性
遠心ポンプとは、中心部から血液が流入し、回転することで、遠心力により出口部より拍出される。
遠心ポンプ特性
• 流量調整のためには、回転数を調節する。• 回転数を上げれば、基本的に流量は増加するが、必ずしも比例関係で増加するわけではない。
• 後負荷、前負荷によって流量が決定するため、血圧や圧力損失によって流量が変化する。
(回転数が一定であっても、圧力変動があれば、流量は変化する。)
遠心ポンプ一覧
| 商品名 | 形状 | 充填量(ml) | 最大回転数(rpm) | 長期・短期向き |
| CAPIOX (TERUMO) | 直線流路型 | 45 | 3000 | 短期 |
| メラHPM-23 (MERA) | 直線羽根型 | 25 | 5000 | 長期 |
| ロータフロー (MAQUET) | 曲線羽根型 | 32 | 5000 | 長期 |
| ミクスフロー (JMS) | 曲線羽根型 | 18 | 6000 | 長期 |
膜型人工肺
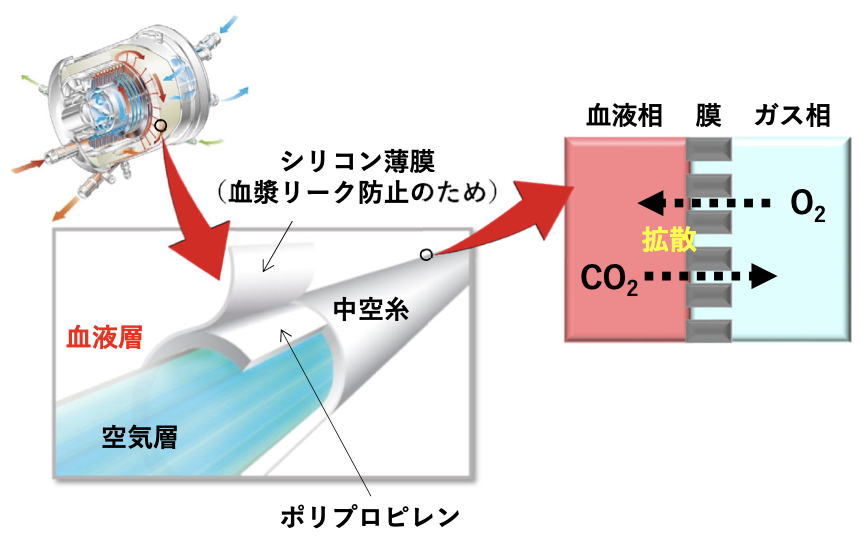
• 膜型人工肺は、直径0.1㎜程度の中空糸を束ねたものである。
• ガスが中空糸内部を通り、血液は中空糸の外側を流れる。
⇒透析は、血液は中空糸内部に流れるので異なる。
• 均質膜、多孔質膜、複合膜、非対称膜が存在する。
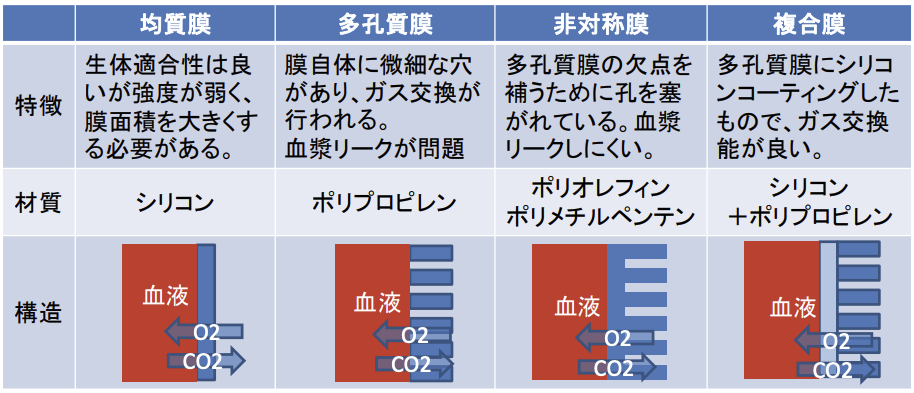
| 商品名 | 充填量 (ml) | 膜面積 (㎡) | 最大流量 (L/min) | コーティング | 膜素材・膜質 |
| CAPIOX LX (TERUMO) | 260 | 2.5 | 7 | PMEA・X‐コーティ ング | ポリメチルペン テン 非対称膜 |
| メラエクセラン (MERA) | 225 | 2.3 | 7 | ヘパリン・シリコン | ポリプロピレン・ シリコン 複合膜 |
| BIOCUBE (NIPRO) | 250 | 1.3 | 4~7 | ヘパリン・イオン 結合 | ポリオレフィン 非対称膜 |
コーティング回路とは
• 現在市販されている体外循環回路の多くは、抗血栓性を高めるために、ヘパリンや高分子ポリマーでコーティングされている。• コーティングされていない回路もあるため、体外循環回路を切り貼りして接続する場合は、コーティングの有無をしっかりと確認する。(コーティングの有無でACT管理が異なる)
• ACT管理目標値は、ノンコーティング回路が250~300sec、コーティング回路が150~200secと言われている。
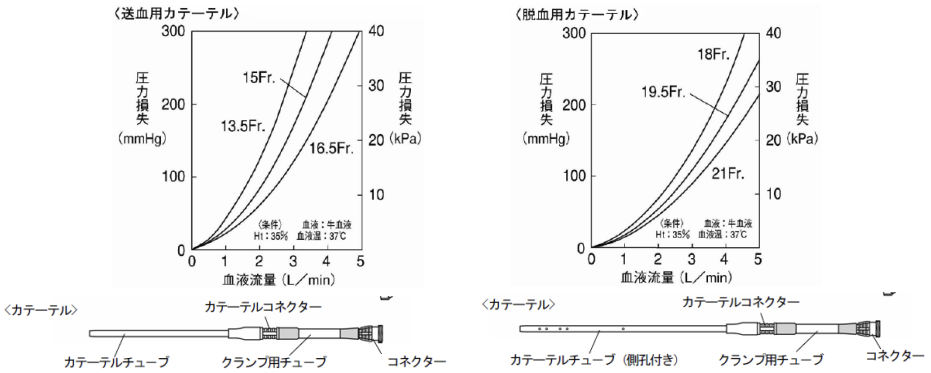
カニューレ選択
• カニューレ選択は、血液流量を規定する重要な因子であり、慎重に行わなければならない。
• 理論的には太いカニューレが望ましい。
⇒カニューレが細いと圧力損失が増大
• ASO(閉塞性動脈硬化症)などの細い血管に対し、細いカニューレを使用する場合もある。
• コーティングの有無(ヘパリン、高分子ポリマー)
• 回路とのコネクタの形状(回路とカニューレが同一メーカであれば、接続が容易)
カニューレ構造
• カニューレは、各社サイズ、先端形状、コネクタなど、さまざまな工夫がされており、各施設の考え方で選ばれることが多い。参考)キャピオックス®経皮カテーテル 添付文書
(圧力損失、カニューレ構造)
プライミング
• 各社推奨のプライミング方法で行う。
• プレコネクト回路(一体型回路)であれば、人工肺または、リザーバからエアーを除去することとなる。人工肺を最後に充填液で満たすようにするとエアーは抜けやすい。
• エアーはすべて抜く。遠心ポンプの裏側やキャップされている部分に注意を払う。
• 遠心ポンプとプライミングラインの間の回路は、鉗子でクランプすると、非常に強い陰圧によりキャビテーション(微小気泡発生)を起こすため、絶対にクランプしない。
キャビテーションとは
• 遠心ポンプとプライミングラインの間の回路を鉗子でクランプすると・・・非常に強い陰圧が発生し、減圧沸騰し、気泡が発生する。
• 非常に強い陰圧が原因で起こる現象なので、陰圧を軽減さえすれば、気泡は消える。
医療ガス
• 酸素、空気、二酸化炭素など必要な医療ガスをつなげる必要があり、供給装置として、ガス流量計、ブレンダが必要となる。
• ガス流量計からガス供給チューブを通して、ガスが出ることを確認して人工肺につなげる。
• ガスが人工肺に供給されないと人工肺でのガス交換ができないため、ガスの吹き付け、流量設定を絶対に確認する。
• ガス流量設定(初期設定)は、目標血流量(ℓ/min):ガス流量(ℓ/min)=1:1程度を目安に設定する。

電源・バッテリー
• 電源供給がプラグがコンセントに差し込まれているか?バッテリー駆動なのか?確認する必要がある。
• バッテリー駆動では、各社ほぼ60分駆動とされているが、『新品で満充電で』とされている。
• バッテリー駆動を極力移動時だけにする。
フローセンサ
• 遠心ポンプを使用する際には、流量計が必要である。
• 超音波流量計・電磁流量計があり、ゼロ点キャリブレーションが必要なものもある。
| メーカー | 流量計 タイプ | ゼロ点 キャリブレーション |
| SP-101 (TERUMO) | 超音波 | 不要 |
| HAS-CFP (MERA) | 超音波 | 不要 |
| RFC20-970 (MAQUET) | 超音波 | 必要 |
| バイオコンソール (メドトロニック) | 電磁 | 必要 |

開始前点検
• 準備が完了したら、チェックリスト等を用いて再度確認をする。
• 緊急で使用するとはいえ、最低限の項目は確認してから、使用する。 チェック項目 例
・エアーの除去
・プライミングラインの閉鎖
・人工肺へのガス供給
・フローセンサ装着
・電源供給
カニューレ挿入部位・方法
• 基本的に送血部位に大腿動脈、脱血部位に大腿静脈からアプローチされる。
セルジンガー法
• 穿刺にてガイドワイヤーを挿入し、カニューレを留置する。全ての操作がスムーズにできれば、留置までの時間は短く、出血も少ない。
• 穿刺が難渋すると、出血、血腫形成などの合併症が起こる可能性がある。
カットダウン法
• 皮膚を切開し、血管を露出させ、血流を遮断し、血管を切開してカニューレを留置する。確実なカニュレーションができ、合併症も回避できることが多い。
• 外科的手技の習熟が必要で、一般的には時間を要する。
セミセルジンガー法
• 皮膚を切開し、血管を露出させ、血流を遮断させずに穿刺してカニューレを留置する。
• 迅速性、確実性、柔軟性などで、優れているとされている。
カニューレ・回路接続
• カニューレと回路が同じメーカー(テルモ、泉工医科工業)の場合、回路のコネクタを外し、専用コネクタ付きカニューレと接続が可能なものがある。
• 専用コネクタ付きカニューレでない場合は、回路を切断してカニューレと接続する必要がある。

開始時注意点(術野側)
• 回路切断前に、回路にクランプされているか確認する。
• 回路を切断し、カニューレと接続するが、エアーを完全に抜く。
• 回路付属のクランパでは十分にクランプできないことがあるため、なるべく使用は避ける。
使用した場合、開始前に完全に開放されているか確認する。
開始時注意点(機械側)
• 回路をカニューレと接続する際に回路を切断
する必要があるが、回路が循環したままだと
充填液の噴出や回路内にエアーを吸い込む
可能性があるので注意する。
• 回路付属のクランパでは十分にクランプでき
ないことがあるため、なるべく使用は避ける。
使用した場合、開始前術野側が完全に開放
されているか確認する。
開始直前チェック
• カニューレと回路が接続されたら、クランプを解除すれば開始できるが、クランプ解除の前に確実に施行するためにチェックを行う。
回路側チェック項目 例
・回路内エアーの除去
・プライミングラインの閉鎖
・人工肺へのガス供給
・フローセンサ装着
・電源供給
術野側チェック項目 例
・エアーの除去
・クランプの有無
・三方活栓(エア抜き用の回路枝付き)の向き
・カニューレと回路の接続
(赤:動脈、青:静脈)
酸素投与量はどの様に決める?
• 設定にはFIO2と酸素流量である。
• 酸素化はFIO2、換気は酸素流量と考える
• 初期設定の目安として、
血液流量:O2流量=1:1
で開始する。

開始するための必要な知識
開始時の回転数は?
鉗子の外す順番は?
人工肺の設置する位置は?
開始時のガス流量、酸素濃度は?
開始時の回転数は?
• 回転数を0rpmでスタートすると、動静脈圧力差により、血液が回路を逆流する。(動静脈
シャントが形成される)
• スタートの回転数は、1000rpm?2000rpm?3000rpm?
• 遠心ポンプの特性を理解した上で、開始時の回転数を決定する。
開始時の回転数は?
• 吐出圧力が100㎜Hgの場合、 キャピオックス遠心ポンプ
(TERUMO) だと1000rpm、ロータフロー(MAQUET)は
2000rpm必要となる。
• 必要な吐出圧力を作り出す回転数で開始するべきである。
鉗子の外す順番は?
• 鉗子を外す順番は、
脱血側⇒送血側
送血側を先に外すと、遠心ポンプによって脱血側に過度な陰圧になる。
送血側の鉗子をかける部分は人工肺と患者接続の間
※(常に人工肺には陽圧にする)
(人工肺が陰圧になるとエアーを引き込む)

人工肺の設置する位置は?
• 人工肺は、陰圧になると空気を吸い込むことがある。
• 絶対的に陰圧にならないように回路設計する。
• 設置する高さは、落差での圧格差も考慮し、基本的に患者よりも人工肺を低い位置に設置する。

開始時の吹付ガスの設定は?
• ガス流量設定(初期設定)は、
目標血流量(ℓ/min):ガス流量(ℓ/min)=1:1
程度を目安に設定する。
• 酸素濃度設定(初期設定)は、
FIO2=1.0(100%)

開始直後チェック
開始直後に確認する(できる)項目
血液流量が確保できているか?
再循環(VVカニュレーション)はないか?
エアーが送られていないか?
送血側回路が酸素化できているか?
抗凝固がなされているか?ACT確認
血液流量の確保の確認
• フローセンサーが準備できていれば、体外循環開始後に流量が測定される。
• フローセンサーが装着されていない、キャリブレーションがされていなければ、すぐに測定出来るように設定、設置する。
※フローセンサの装着向きに注意

再循環確認
• 送血したプライミング液が脱血側から確認される、または脱血側の血液が薄い(色やHbで判断)
• 回路が血液に置換されたとしても、再循環している場合がある。血液ガスや脱血側の色等を確認する。
• 血液ガスを測定すると、PCO2が非常に低くなる可能性が高い。
エアーの混入、送血がないか
• テルモ社製SP-101は、エアー検知器がない。目視で確認しなければならない。
• エアーが混入する可能性がある部分は、回路内圧が陰圧の部分(遠心ポンプより脱血側)である。
• プライミング時に人工肺や遠心ポンプの裏側や見えにくい部分にエアーが残っている場合もある。
ガス交換ができているか?
• 送血側回路の血液ガス測定(PO2、PCO2、SO2等で確認)
• 送脱血回路の血液の色(酸素化されていると血液は鮮やかな赤色になる)

抗凝固管理は?
• 基本的にヘパリンが使用されることが多い。
• HIT(ヘパリン起因性血小板減少症)の患者には、メシル酸ナファモスタットやアルガトロバンを使用する。
• ACTは、コーティング回路で150~200sec、ノンコーティング回路で250~300secで管理が望ましいとされる。
• APTTも併用することを検討する。
VA-ECMOの管理で必要なこと
設定
モニタリング
抗凝固管理
人工肺管理
下肢送血
設定
• 血流量は、呼吸循環、酸素代謝が耐えうる血流量を設定する。
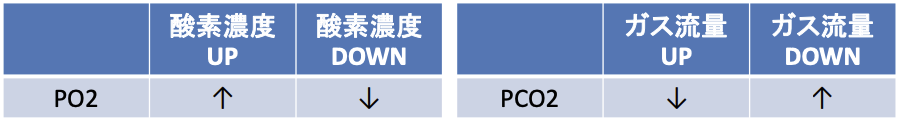
• 酸素濃度は人工肺直後の血液ガスを目標
PO2は200~300㎜Hg程度に設定する。
酸素供給量はSO2、Hbに依存するため、高濃度酸素は不要である。
• 酸素流量は、PCO2を測定しながら変更する
酸素流量をUPさせると、PCO2は減少し、DOWNさせるとPCO2は増加する。
モニタリング
• SpO2モニタは右手に付ける
大腿動脈の場合、人工肺によってガス交換された血液は逆行性送血のため、送血部位から遠い部位で測定可能な部位となる(一番遠い部位は、冠動脈)
• 自己拍出があると、自己肺によってガス交換された血液が、心臓から近い腕頭動脈に流れやすいため、MixingPointを評価できる。
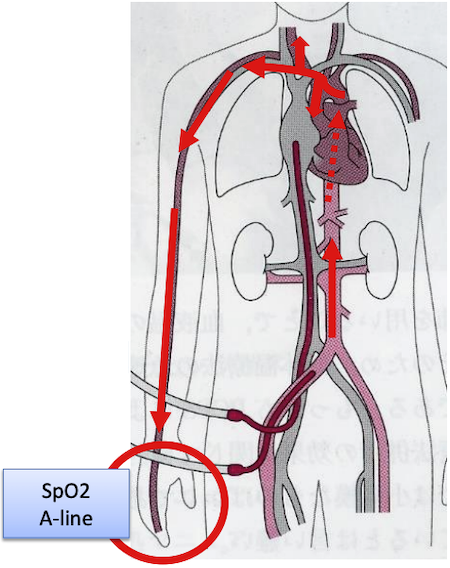
肺循環の再開で値が徐々に上昇することから、心機能回復の指標になり得る
• SvO2
全身代謝の指標となる。VA-ECMOの脱血回路からの測定は、カニューレの位置がIVC~RAにあるため、SVCのSvO2を反映しきれていないことに注意。SvO2を最低65%を維持できるよう、循環管理を目標とする
抗凝固管理
• 基本的にヘパリンが使用されることが多い。
• HIT(ヘパリン起因性血小板減少症)の患者には、メシル酸ナファモスタットやアルガトロバンを使用する。
• ACTは、コーティング回路で150~200sec、ノンコーティング回路で250~300secで管理が望まし
いとされる。
• APTTも併用することを検討する。
人工肺へのガス供給
• 基本的に酸素化と換気を分けて考える(人工呼吸と同じ)• 酸素化には酸素濃度、換気にはガス流量で調整する
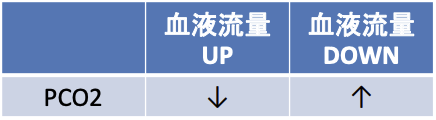
ガス流量を変化させなくても、血液流量が変化するとV/Q比が
変化するため、PCO2は変化する
血液流量が変化した時には、PCO2も変化している可能性が高
いため、ガス流量を調整する
人工肺へのガスフラッシュ
• 人工肺を使用していると、人工肺ガス吹付側に水分(水滴、血漿など)が発生してくる
• その水分は、人工肺ガス交換の低下につながる
• 吹付ガスフラッシュ(一時的に高流量にする)により、水分を吹き飛ばす
※長時間ガスフラッシュを行うと、PCO2の低下を招くため、注意する
下肢送血
• 大腿部に太いカニューレを挿入しているため、下肢が虚血しやすく、コンパートメント症候群も起きる可能性がある。
• 下肢虚血が疑われる、認められる場合、下肢送血が必要となる。
• 下肢送血する場合、4~5Frのシースを順行性に挿入する。
• 下肢の色、体温、ドップラー等で随時確認。
離脱基準
• 現在、一定の離脱基準は存在せず、各施設の基準により管理されている。
• SAVE-Jガイドラインでは、「流量を1.0ℓ/minまで減量し、心機能、循環不全の指標に問題がなければ、ON-OFFテストで評価し、離脱する」とされている。
ON-OFF Test
• 一時的に血流量を止めて、循環状態を確認する行為
• 一定時間、血流量を0.0ℓ/minにするため、回路凝固してしまう可能性がある。 防止する目的で、抗凝固剤の追加投与によりACTの延長(確認)をしてから、血流量を止める。
• 血流量は、送血側クランプで流量を0ℓ/minにする。
※回転数を0rpmにしただけでは、逆流する(送血側から脱血側に血液が流れる状態)ため、確実にクランプして血流量0ℓ/minにする。
離脱
• ON-OFF Testを終了し、離脱決定がされたら、離脱に向けて、準備する。
• 離脱に関しては、各施設の手順に従って行う。
• 離脱時は、ECMOの再開を考慮に入れ、資材を近くに用意しておくと良い。
離脱後は?
• 離脱直後は、呼吸、循環のバランスがとれているか、評価する。
• 離脱直後は、VA-ECMOの再開を考慮に入れ、資材を近くに用意しておくと良い。
———————————–
PCIトップページ
MEトップページ
参考
https://www.mhlw.go.jp/content/000755781.pdf
https://www.kango-roo.com/learning/3950/
https://www.jseptic.com/ce_material/update/ce_material_14.pdf
https://www.jseptic.com/ce_material/update/ce_material_15.pdf テルモ企業ページ
https://www.terumo.co.jp/medical/equipment/me171.html
https://www.mera.co.jp/medical/product-info/534/



コメント